Aneuryzma břišní aorty - Abdominal aortic aneurysm
| Aneuryzma břišní aorty | |
|---|---|
| Ostatní jména | Triple-A |
 | |
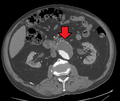
| CT rekonstrukční obraz aneuryzmatu břišní aorty (bílé šipky) | |
| Specialita | Cévní chirurgie |
| Příznaky | Žádná, bolest břicha, zad nebo nohou |
| Obvyklý nástup | Muži starší 50 let |
| Rizikové faktory | Kouření , vysoký krevní tlak , jiná onemocnění srdce nebo cév , rodinná anamnéza , Marfanův syndrom |
| Diagnostická metoda | Lékařské zobrazování ( průměr břišní aorty > 3 cm) |
| Prevence | Nekuřte, ošetřujte rizikové faktory |
| Léčba | Chirurgie ( otevřená operace nebo oprava endovaskulárního aneuryzmatu ) |
| Frekvence | ~ 5% (muži nad 65 let) |
| Úmrtí | 168 200 aneuryzmat aorty (2015) |
Aneuryzma břišní aorty ( AAA nebo triple A ) je lokalizované zvětšení břišní aorty tak, že průměr je větší než 3 cm nebo o více než 50% větší než normálně. Obvykle nezpůsobují žádné příznaky, kromě případů prasknutí. Občas se může objevit bolest břicha, zad nebo nohou. Velká aneuryzma lze někdy cítit zatlačením na břicho. Ruptura může mít za následek bolest břicha nebo zad, nízký krevní tlak nebo ztrátu vědomí a často končí smrtí.
AAA se nejčastěji vyskytují u osob starších 50 let, u mužů a u osob s rodinnou anamnézou. Mezi další rizikové faktory patří kouření , vysoký krevní tlak a další onemocnění srdce nebo cév . Mezi genetické stavy se zvýšeným rizikem patří Marfanův syndrom a Ehlers-Danlosův syndrom . AAA jsou nejběžnější formou aneuryzmatu aorty . Asi 85% se vyskytuje pod ledvinami, zbytek buď na úrovni ledvin nebo nad nimi. Ve Spojených státech se screening u břišního ultrazvuku doporučuje u mužů mezi 65 a 75 lety s kouřením v anamnéze. Ve Velké Británii a Švédsku se doporučuje screening všech mužů nad 65 let. Jakmile je nalezeno aneuryzma, další ultrazvuk se obvykle provádí pravidelně.
Nekuření je jediným nejlepším způsobem prevence nemoci. Mezi další způsoby prevence patří léčba vysokého krevního tlaku, léčba vysokého cholesterolu v krvi a nadváha . Chirurgie se obvykle doporučuje, když průměr AAA roste u mužů na> 5,5 cm a u žen> 5,0 cm. Mezi další důvody opravy patří přítomnost symptomů a rychlý nárůst velikosti, definovaný jako více než jeden centimetr za rok. Oprava může být buď otevřenou operací nebo opravou endovaskulárního aneuryzmatu (EVAR). Ve srovnání s otevřenou operací má EVAR nižší riziko úmrtí v krátkodobém horizontu a kratší pobyt v nemocnici, ale nemusí být vždy řešením. Zdá se, že mezi nimi není rozdíl v dlouhodobějších výsledcích. Opakovací procedury jsou běžnější u EVAR.
AAA postihují 2–8% mužů starších 65 let. Výskyt mezi ženami je o jednu čtvrtinu vyšší. U pacientů s aneuryzmatem menším než 5,5 cm je riziko prasknutí v příštím roce nižší než 1%. Mezi těmi s aneuryzmatem mezi 5,5 a 7 cm je riziko asi 10%, zatímco u těch, kteří mají aneurysma větší než 7 cm, je riziko asi 33%. Úmrtnost při prasknutí je 85% až 90%. V průběhu roku 2013 měla aneuryzma aorty za následek 168 200 úmrtí, což je nárůst ze 100 000 v roce 1990. Ve Spojených státech AAA vedly v roce 2009 mezi 10 000 a 18 000 úmrtí.
Příznaky a symptomy
Drtivá většina aneuryzmat je asymptomatická. Nicméně, jak se břišní aorta rozšiřuje a/nebo praskne, aneuryzma se může stát bolestivým a vést k pulzujícím pocitům v břiše nebo bolesti na hrudi, dolní části zad, nohou nebo šourku.
Komplikace
Mezi komplikace patří ruptura, periferní embolizace , akutní aortální okluze a aortokavální (mezi aortou a dolní dutou žilou ) nebo aortoduodenální (mezi aortou a dvanáctníkem ) píštěle . Při fyzickém vyšetření lze zaznamenat hmatnou a pulzující břišní hmotu. Bruits mohou být přítomni v případě renální nebo viscerální arteriální stenózy .
Známky a příznaky prasknutí AAA mohou zahrnovat silnou bolest v dolní části zad, boku, břicha nebo třísla. Může být také cítit hmota, která pulzuje srdečním tepem. Krvácení může vést k hypovolemickému šoku s nízkým krevním tlakem a rychlým srdečním tepem . To může vést ke krátkému omdlení . Úmrtnost protržení AAA je až 90 procent. 65 až 75 procent pacientů zemře, než dorazí do nemocnice, a až 90 procent zemře, než se dostanou na operační sál. Krvácení může být retroperitoneální nebo do břišní dutiny . Ruptura může také vytvořit spojení mezi aortou a střevem nebo dolní dutou žílou . Boční ekchymóza (vzhled podlitiny) je známkou retroperitoneálního krvácení a je také nazývána Grayovým Turnerovým znamením .
Příčiny
Přesné příčiny degenerativního procesu zůstávají nejasné. Existují však určité hypotézy a dobře definované rizikové faktory .
- Kouření tabáku: Více než 90% lidí, u nichž se vyvine AAA, někdy v životě kouřilo .
- Alkohol a hypertenze: Zánět způsobený dlouhodobým užíváním alkoholu a hypertenzní účinky z edému břicha, které vede k hemoroidům , varixům jícnu a dalším stavům, je také považován za dlouhodobou příčinu AAA.
- Genetické vlivy: Vliv genetických faktorů je vysoký. AAA je čtyřikrát až šestkrát častější u mužských sourozenců známých pacientů s rizikem 20–30%. Vysoká familiární prevalence je nejvýraznější u mužských jedinců. Existuje mnoho hypotéz o přesné genetické poruše, která by mohla způsobit vyšší výskyt AAA u mužských členů postižených rodin. Někteří předpokládali, že vliv nedostatku alfa 1-antitrypsinu může být zásadní, zatímco jiné experimentální práce favorizovaly hypotézu mutace spojené s X , což by vysvětlovalo nižší výskyt u heterozygotních žen. Byly také formulovány další hypotézy genetických příčin. Poruchy pojivové tkáně , jako je Marfanův syndrom a Ehlers-Danlosův syndrom, byly také silně spojeny s AAA. Oba recidivujících polychondritid a pseudoxanthoma elasticum může způsobit břišní aorty.
- Ateroskleróza: AAA byla dlouho považována za způsobenou aterosklerózou , protože stěny AAA často nesou aterosklerotickou zátěž. Tuto hypotézu však nelze použít k vysvětlení počátečního defektu a vývoje okluze , která je v tomto procesu pozorována.
- Mezi další příčiny vývoje AAA patří: infekce , trauma , arteritida a cystická mediální nekróza .
Patofyziologie

Nejvýraznější histopatologické změny aneuryzmatické aorty jsou pozorovány ve vrstvách tunica media a intimy . Tyto změny zahrnují akumulaci lipidů v pěnových buňkách , extracelulární krystaly volného cholesterolu , kalcifikace , trombóza a ulcerace a prasknutí vrstev. Je přítomen adventitální zánětlivý infiltrát . Zdá se však, že degradace tunica media pomocí proteolytického procesu je základním patofyziologickým mechanismem vývoje AAA. Někteří vědci uvádějí zvýšenou expresi a aktivitu matrixových metaloproteináz u jedinců s AAA. To vede k eliminaci elastinu z média, čímž je aortální stěna náchylnější k vlivu krevního tlaku . Jiné zprávy naznačují, že granzym serinové proteázy B může přispět k prasknutí aneuryzmatu aorty štěpením dekoinu , což vede k narušení organizace kolagenu a snížení pevnosti adventitia v tahu. V břišní aortě je také snížené množství vasa vasorum (ve srovnání s hrudní aortou); v důsledku toho se tunica media musí spoléhat hlavně na difúzi výživy, což ji činí náchylnější k poškození.
Hemodynamika ovlivňuje vývoj AAA, který má predilekci pro infrarenální aortu. Histologická struktura a mechanické vlastnosti infrarenální aorty se liší od hrudní aorty . Průměr klesá od kořene k rozdvojení aorty a stěna infrarenální aorty také obsahuje menší podíl elastinu . Mechanické napětí ve stěně břišní aorty je tedy vyšší než ve stěně hrudní aorty. Pružnost a roztažnost také klesá s věkem, což může mít za následek postupné dilataci segmentu. Vyšší intraluminální tlak u pacientů s arteriální hypertenzí výrazně přispívá k progresi patologického procesu. Vhodné hemodynamické podmínky mohou být spojeny se specifickými schématy intraluminálního trombu (ILT) podél aortálního lumenu, což zase může ovlivnit vývoj AAA.
Diagnóza
Aneuryzma břišní aorty je obvykle diagnostikováno fyzickým vyšetřením , ultrazvukem břicha nebo CT . Obyčejné břišní rentgeny mohou ukazovat obrys aneuryzmatu, když jsou jeho stěny kalcifikované. Na Xray však bude obrys viditelný v méně než polovině všech aneuryzmat. Ultrasonografie se používá k vyšetření aneuryzmat a ke stanovení velikosti jakéhokoli přítomného. Kromě toho lze detekovat volnou peritoneální tekutinu. Je neinvazivní a citlivý, ale přítomnost střevního plynu nebo obezita může omezit jeho užitečnost. CT vyšetření má téměř 100% citlivost na aneuryzma a je také užitečné při předoperačním plánování, podrobně popisuje anatomii a možnost endovaskulární opravy. V případě podezření na prasknutí dokáže spolehlivě detekovat i retroperitoneální tekutinu. Mezi alternativní, méně často používané metody pro vizualizaci aneuryzmatu patří MRI a angiografie .
Aneuryzma praskne, pokud mechanické napětí (napětí na plochu) překročí místní pevnost stěny; v důsledku toho bylo zjištěno, že napětí ve špičce stěny (PWS) a riziko prasknutí stěny ve špičce (PWRR) jsou spolehlivějšími parametry než průměr pro posouzení rizika protržení AAA. Lékařský software umožňuje vypočítat tyto indexy rizika prasknutí ze standardních klinických dat CT a poskytuje diagnostiku rizika prasknutí AAA specifickou pro pacienta. Ukázalo se, že tento typ biomechanického přístupu přesně předpovídá umístění roury AAA.
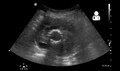
Měření aorty na abdominální ultrasonografii v axiální rovině mezi vnějšími okraji stěny aorty.
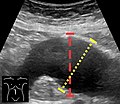
Upřednostňuje se ultrasonografie v sagitální rovině , ukazující měření v osové rovině (přerušovaná červená čára) a maximální průměr (tečkovaná žlutá čára).
Ultrazvuk ukazující dříve opravený AAA, který uniká proudem kolem štěpu
Klasifikace
| Ektatická nebo mírná dilatace |
> 2,0 cm a <3,0 cm |
| Mírný | 3,0 - 5,0 cm |
| Velké nebo těžké | > 5,0 nebo 5,5 cm |
Aneuryzma břišní aorty se běžně dělí podle velikosti a symptomatologie. Aneuryzma je obvykle definováno jako vnější průměr aorty přes 3 cm (normální průměr aorty je kolem 2 cm), nebo více než 50% normálního průměru. Pokud vnější průměr přesáhne 5,5 cm, je aneuryzma považováno za velké. Ruptura AAA by měla být podezřelá u každé starší osoby (ve věku> 60 let) s kolapsem, nevysvětlitelným nízkým krevním tlakem nebo s náhlým nástupem bolestí zad nebo břicha. Bolest břicha, šok a pulzující hmota jsou přítomny pouze v menšině případů. Přestože nestabilní osoba se známým aneuryzmatem může podstoupit operaci bez dalšího zobrazování, diagnóza bude obvykle potvrzena pomocí CT nebo ultrazvukového skenování.
Suprarenální aorta obvykle měří asi o 0,5 cm větší než infrarenální aorta.
Diferenciální diagnostika
Ruptura aneuryzmatu aorty může být zaměněna za bolest ledvinových kamenů nebo bolest zad související se svaly .
Prevence
- Odvykání kouření
- Léčba hypertenze
Promítání
US Preventive Services Task Force (USPSTF) doporučuje jeden screening břišní ultrazvuk pro břišní aorty u mužů ve věku 65 až 75 let, kteří mají v anamnéze kouření. Mezi touto skupinou, která nekouří, může být screening selektivní. Není jasné, zda je screening užitečný u žen, které kouřily, a USPSTF nedoporučuje screening u žen, které nikdy nekouřily.
Ve Spojeném království NHS AAA Screening Program zve muže v Anglii na screening v průběhu roku, kdy jim bude 65. Muži nad 65 let mohou kontaktovat program a zajistit jeho promítání.
Ve Švédsku se doporučuje jednorázový screening u všech mužů starších 65 let. Bylo zjištěno, že toto snižuje riziko úmrtí na AAA o 42% s počtem potřebným k vyšetření jen něco málo přes 200. U osob s blízkým příbuzným s diagnostikovaným aneuryzmatem aorty doporučují švédské směrnice ultrazvuk ve věku kolem 60 let.
Austrálie nemá žádné pokyny pro screening.
Opakované ultrazvuky by měly být prováděny u těch, kteří mají velikost aorty větší než 3,0 cm. U těch, jejichž aorta je mezi 3,0 a 3,9 cm, by to mělo být každé tři roky, pokud mezi 4,0 a 4,4 cm každé dva roky, a pokud mezi 4,5 a 5,4 cm každý rok.
Řízení
Možnosti léčby asymptomatických AAA jsou konzervativní řízení, dohled s ohledem na případnou opravu a okamžitou opravu. Pro AAA jsou k dispozici dva režimy opravy: oprava otevřeného aneuryzmatu a endovaskulární oprava aneuryzmatu ( EVAR ). Intervence se často doporučuje, pokud aneuryzma roste více než 1 cm za rok nebo je větší než 5,5 cm. Oprava je také indikována u symptomatických aneuryzmat. Deset let po otevřené opravě AAA byla celková míra přežití 59%.
Konzervativní
Konzervativní management je indikován u lidí, u nichž je oprava spojena s vysokým rizikem úmrtnosti, au pacientů, u nichž je nepravděpodobné, že by oprava prodloužila délku života. Základem konzervativní léčby je odvykání kouření .
Dohled je indikován u malých asymptomatických aneuryzmat (méně než 5,5 cm), kde riziko opravy převyšuje riziko prasknutí. Jak AAA roste v průměru, zvyšuje se riziko prasknutí. U sledování, dokud aneuryzma nedosáhne průměru 5,5 cm, nebylo prokázáno vyšší riziko ve srovnání s včasnou intervencí.
Léky
Nebyla nalezena žádná léčebná terapie, která by byla účinná při snižování rychlosti růstu nebo rychlosti ruptury asymptomatických AAA. Krevní tlak a lipidy by však měly být léčeny obvyklým způsobem.
Chirurgická operace
Prahová hodnota pro opravu se u jednotlivých osob mírně liší, v závislosti na rovnováze rizik a přínosů při zvažování opravy oproti průběžnému dohledu. Velikost přirozené aorty jednotlivce to může ovlivnit spolu s přítomností komorbidit, které zvyšují operační riziko nebo snižují délku života. Důkazy však obvykle nepodporují opravu, pokud je velikost menší než 5,5 cm.
Otevřená oprava
Otevřená oprava je indikována u mladých pacientů jako elektivní výkon, nebo u rostoucích nebo velkých, symptomatických nebo prasklých aneuryzmat. Aorta musí být během opravy sevřena, popírat krev do břišních orgánů a částí míchy ; to může způsobit řadu komplikací. Je důležité urychlit kritickou část operace, takže řez je obvykle dostatečně velký, aby usnadnil nejrychlejší opravu. Obnova po otevřené operaci AAA vyžaduje značný čas. Minimum je několik dní na jednotce intenzivní péče, týden celkem v nemocnici a několik měsíců před úplným uzdravením.
Endovaskulární oprava
Endovaskulární oprava se poprvé stala praktickou v 90. letech minulého století a přestože je nyní zavedenou alternativou k otevřené opravě, její role musí být ještě jasně definována. Obvykle je indikován u starších, vysoce rizikových pacientů nebo pacientů nezpůsobilých k otevřené opravě. Endovaskulární oprava je však možná pouze u části AAA v závislosti na morfologii aneuryzmatu. Hlavní výhody oproti otevřené opravě jsou menší peroperační úmrtnost, méně času na intenzivní péči , celkově méně hospitalizace a dřívější návrat k normální činnosti. Nevýhody endovaskulární opravy zahrnují požadavek na častější průběžné kontroly v nemocnici a vyšší šanci na nutnost dalších postupů. Podle nejnovějších studií postup EVAR nenabízí žádný přínos pro celkové přežití nebo kvalitu života související se zdravím ve srovnání s otevřenou operací, přestože úmrtnost související s aneuryzmatem je nižší. U pacientů nevhodných k otevřené opravě byl EVAR plus konzervativní léčba spojena bez přínosu, více komplikací, následných postupů a vyšších nákladů ve srovnání se samotnou konzervativní léčbou. Možností je také endovaskulární léčba paraanastomotických aneuryzmat po aortobiilické rekonstrukci. Cochranův přehled z roku 2017 našel předběžný důkaz o žádném rozdílu ve výsledcích mezi endovaskulární a otevřenou opravou prasklého AAA v prvním měsíci.
Prasknutí
U pacientů s aortální rupturou AAA je léčba okamžitou chirurgickou opravou. Zdá se, že je výhodné umožnit tolerantní hypotenzi a omezit používání intravenózních tekutin během transportu na operační sál.
Prognóza
| Velikost AAA (cm) | Rychlost růstu (cm/rok) | Roční riziko prasknutí (%) |
|---|---|---|
| 3,0-3,9 | 0,39 | 0 |
| 4,0-4,9 | 0,36 | 0,5-5 |
| 5,0-5,9 | 0,43 | 3-15 |
| 6,0-6,9 | 0,64 | 10-20 |
| > = 7,0 | - | 20-50 |
Přestože je současný standard určování rizika prasknutí založen na maximálním průměru, je známo, že menší AAA, které spadají pod tento práh (průměr <5,5 cm), mohou také prasknout a větší AAA (průměr> 5,5 cm) mohou zůstat stabilní. V jedné zprávě bylo ukázáno, že 10–24% prasklých AAA mělo průměr menší než 5 cm. Bylo také hlášeno, že ze 473 neopravených AAA vyšetřených z pitevních zpráv bylo 118 případů prasknutí, z nichž 13% mělo průměr menší než 5 cm. Tato studie také ukázala, že 60% AAA větších než 5 cm (včetně 54% těchto AAA mezi 7,1 a 10 cm) nikdy neprasklo. Vorp a kol. později odvozeno ze zjištění Darlinga a kol. že pokud by bylo dodrženo kritérium maximálního průměru u 473 subjektů, pouze 7% (34/473) případů by podlehlo prasknutí před chirurgickým zákrokem, protože průměr byl menší než 5 cm, přičemž 25% (116/473) případy, které možná podstupují zbytečný chirurgický zákrok, protože tyto AAA možná nikdy nepraskly.
V poslední době byly popsány alternativní metody hodnocení prasknutí. Většina těchto přístupů zahrnuje numerickou analýzu AAA za použití běžné inženýrské techniky metody konečných prvků (FEM) ke stanovení rozložení napětí ve zdi. Nedávné zprávy ukázaly, že se ukázalo, že tato rozdělení napětí korelují s celkovou geometrií AAA, nikoli pouze s maximálním průměrem. Je také známo, že napětí ve stěně samo o sobě zcela neřídí selhání, protože AAA obvykle praskne, když napětí stěny překročí pevnost stěny. S ohledem na to může být posouzení prasknutí přesnější, pokud je jak napětí stěny specifické pro pacienta spojeno se silou stěny specifické pro pacienta. Nedávno byla popsána neinvazivní metoda určování síly stěny závislé na pacientovi, přičemž tradičnější přístupy ke stanovení pevnosti pomocí tahového testování provádějí jiní výzkumníci v této oblasti. Některé z nověji navrhovaných metod hodnocení rizika prasknutí AAA zahrnují: napětí stěny AAA; Rychlost rozšíření AAA; stupeň asymetrie; přítomnost intraluminálního trombu (ILT); index potenciálu prasknutí (RPI); index ruptury analýzy konečných prvků (FEARI); biomechanické faktory spojené s počítačovou analýzou; růst ILT; geometrické parametry AAA; a také způsob určování růstu a ruptury AAA na základě matematických modelů.
Pooperační úmrtnost na již prasklou AAA se během několika desetiletí pomalu snižuje, ale zůstává vyšší než 40%. Pokud je však AAA chirurgicky opravena před prasknutím, je pooperační úmrtnost podstatně nižší: přibližně 1-6%.
Epidemiologie
Výskyt AAA se liší podle etnického původu. Ve Spojeném království je míra AAA u kavkazských mužů starších 65 let asi 4,7%, zatímco u asijských mužů je to 0,45%. To je také méně časté u jedinců afrického a hispánského dědictví. Vyskytují se čtyřikrát častěji u mužů než u žen.
V USA následkem prasknutí AAA zemře ročně nejméně 13 000 lidí. Nejvyšší počet nových případů za rok mezi muži je kolem 70 let věku, procento mužů postižených nad 60 let je 2–6%. Četnost je mnohem vyšší u kuřáků než u nekuřáků (8: 1) a riziko po ukončení kouření pomalu klesá . V USA je výskyt AAA 2–4% v dospělé populaci.
Ruptura AAA se vyskytuje u 1–3% mužů ve věku 65 a více let, úmrtnost je 70–95%.
Dějiny
První historické záznamy o AAA pocházejí ze starověkého Říma ve 2. století n. L. , Kdy se řecký chirurg Antyllus pokusil ošetřit AAA proximální a distální ligaturou , centrálním řezem a odstraněním trombotického materiálu z aneuryzmatu . Pokusy o chirurgické ošetření AAA byly neúspěšné až do roku 1923. V tomto roce provedl Rudolph Matas (který také navrhl koncept endoaneuryzmorrhaphy) první úspěšnou ligaci aorty na člověku. Jiné metody, které byly úspěšné při léčbě AAA, zahrnovaly obalení aorty polyethenovým celofánem , což vyvolalo fibrózu a omezilo růst aneuryzmatu. Oprava endovaskulárního aneuryzmatu byla poprvé provedena na konci 80. let minulého století a byla široce přijata v následujících desetiletích. Endovaskulární oprava byla poprvé použita k léčbě prasklého aneuryzmatu v Nottinghamu v roce 1994.
Společnost a kultura
Teoretický fyzik Albert Einstein byl operován pro aneurysma břišní aorty v roce 1949 Rudolphem Nissenem , který zabalil aortu polyethenovým celofánem . Einsteinovo aneuryzma prasklo 13. dubna 1955. Operaci odmítl se slovy: „Chci jít, když chci. Je nevkusné uměle prodlužovat život. Svůj podíl jsem udělal, je čas jít. Udělám to elegantně. " Zemřel o pět dní později ve věku 76 let.
Herečka Lucille Ball zemřela 26. dubna 1989 na výdutí břišní aorty. V době její smrti byla v Cedars-Sinai Medical Center a zotavovala se z nouzové operace provedené jen o šest dní dříve kvůli pitevní aortální aneuryzmě poblíž jejího srdce. Ball byla vystavena zvýšenému riziku, protože po celá desetiletí silně kouřila.
Hudebník Conway Twitty zemřel v červnu 1993 na aneurysma břišní aorty, ve věku 59 let, dva měsíce před vydáním jeho finálního studiového alba Final Touches .
Herec George C. Scott zemřel v roce 1999 na prasklé aneuryzma břišní aorty ve věku 71 let.
V roce 2001 bývalý prezidentský kandidát Bob Dole podstoupil operaci aneuryzmatu břišní aorty, při které tým vedený vaskulárním chirurgem Kennethem Ourielem zavedl stentgraft :
Ouriel řekl, že tým vložil trubici ve tvaru Y přes řez do Doleovy nohy a umístil ji do oslabené části aorty. Aneuryzma se nakonec stáhne kolem stentu, který zůstane na místě po zbytek Doleova života.
Herec Robert Jacks , který hrál Leatherface v Texaském masakru motorovou pilou: Nová generace , zemřel na aneurysma břicha 8. srpna 2001, jen jeden den se styděl nad svými 42. narozeninami. Jeho otec také zemřel ze stejné příčiny, když byl Robert dítě.
Herec Tommy Ford zemřel na aneuryzma břicha v říjnu 2016 ve věku 52 let.
Gary Gygax, spoluautor Dungeons and Dragons, zemřel v roce 2008 na aneuryzma břišní aorty ve věku 69 let.
Výzkum
Posouzení rizik
V posledních letech bylo mnoho žádostí o alternativní přístupy k hodnocení rizika prasknutí, mnozí se domnívají, že přístup založený na biomechanice může být vhodnější než současný přístup k průměru. Numerické modelování je pro výzkumníky cenným nástrojem, který umožňuje vypočítat přibližné napětí ve stěně, a tím odhalit potenciál prasknutí konkrétního aneuryzmatu. K ověření těchto numerických výsledků a poskytnutí dalšího vhledu do biomechanického chování AAA jsou vyžadovány experimentální modely. In vivo AAA vykazují různý rozsah pevnosti materiálu od lokalizovaných slabých hypoxických oblastí po mnohem silnější oblasti a oblasti kalcifikací.
Hledání způsobů, jak předpovídat budoucí růst AAA, je považováno za prioritu výzkumu.
Experimentální modely
Experimentální modely lze nyní vyrábět pomocí nové techniky zahrnující proces výroby ztraceného vosku vstřikováním za účelem vytvoření anatomicky správných replik AAA specifických pro pacienta. Práce se také zaměřila na vývoj realističtějších analogů materiálů k těm in vivo a nedávno byla vytvořena nová řada silikonových kaučuků, která umožňuje přesnější znázornění různých materiálových vlastností AAA. Tyto gumové modely lze také použít v různých experimentálních situacích, od stresové analýzy pomocí fotoelastické metody Vyvíjejí se nová endovaskulární zařízení, která jsou schopna léčit složitější a klikatější anatomie.
Prevence a léčba
Studie na zvířatech ukázala, že odstranění jediného proteinu brání časnému poškození krevních cév ve spuštění pozdějších komplikací. Eliminací genu pro signální protein zvaný cyklofilin A (CypA) z kmene myší byli vědci schopni poskytnout úplnou ochranu před aneuryzmatem břišní aorty.
Další nedávný výzkum identifikoval Granzyme B ( GZMB ) (protein degradující enzym) jako potenciální cíl v léčbě aneuryzmat břišní aorty. Eliminace tohoto enzymu v myších modelech zpomalila progresi aneuryzmat a zlepšila přežití.
Předklinický výzkum
Mechanismy, které vedou k vývoji AAA, stále nejsou na buněčné a molekulární úrovni zcela pochopeny. Abychom lépe porozuměli patofyziologii AAA, je často nutné použít experimentální zvířecí modely. Často se ptá, jak dobře se tyto modely promítají do lidských nemocí. I když neexistuje žádný zvířecí model, který by přesně reprezentoval lidský stav, všechny stávající se zaměřují na jeden odlišný patofyziologický aspekt onemocnění. Kombinace výsledků z různých zvířecích modelů s klinickým výzkumem může poskytnout lepší přehled o patofyziologii AAA. Nejběžnějšími zvířecími modely jsou hlodavci (myši a krysy), i když pro určité studie, jako je testování preklinických zařízení nebo chirurgické postupy, se častěji používají modely velkých zvířat (prase, ovce). Modely AAA pro hlodavce lze klasifikovat podle různých hledisek. Existují disekční modely vs. nedesekční modely a geneticky determinované modely vs. chemicky indukované modely. Nejčastěji používanými modely jsou infúze angiotensinu-II do vyřazených myší ApoE (model pitvy, chemicky indukovaný), model chloridu vápenatého (nedisekční, chemicky indukovaný) a model elastázy (nedisekční, chemicky indukovaný model).
Reference
externí odkazy
| Klasifikace | |
|---|---|
| Externí zdroje |