Mutace BRCA - BRCA mutation
| Mutace BRCA | |
|---|---|
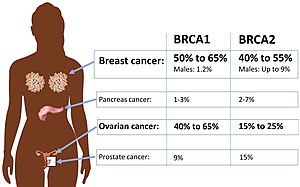 | |
| Absolutní riziko rakoviny u mutace BRCA1 nebo BRCA2 . | |
| Specialita | Lékařská genetika |
BRCA mutace je mutace v jedné z BRCA1 a BRCA2 genů , které jsou nádorové supresorové geny. Byly identifikovány stovky různých typů mutací v těchto genech, z nichž některé byly stanoveny jako škodlivé, zatímco jiné nemají prokázaný dopad. Škodlivé mutace v těchto genech mohou u postižených osob způsobit dědičný syndrom rakoviny prsu a vaječníků . Pouze 5-10% případů rakoviny prsu u žen je přičítáno mutacím BRCA1 a BRCA2 (přičemž mutace BRCA1 jsou o něco častější než mutace BRCA2 ), ale dopad na ženy s genovou mutací je hlubší. Ženy se škodlivými mutacemi v BRCA1 nebo BRCA2 mají riziko rakoviny prsu, které je asi pětkrát vyšší než normální riziko, a riziko rakoviny vaječníků, které je asi desetkrát až třicetkrát normální. Riziko rakoviny prsu a vaječníků je vyšší u žen s vysoce rizikovou mutací BRCA1 než s mutací BRCA2 . Mít vysoce rizikovou mutaci nezaručuje, že se u ženy vyvine jakýkoli typ rakoviny, ani neznamená, že jakákoli rakovina, která se objeví, byla skutečně způsobena mutací, spíše než jiným faktorem.
Vysoce rizikové mutace, které znemožňují důležitý bezchybný proces opravy DNA ( homologované opravy ), výrazně zvyšují riziko vzniku rakoviny prsu , rakoviny vaječníků a některých dalších druhů rakoviny. Proč BRCA1 a BRCA2 mutace vedou přednostně rakoviny prsu a vaječníků, není známa, ale nedostatek BRCA1 funkce Zdá se, že povede k nefunkční X-chromozómu inaktivaci . Ne všechny mutace jsou vysoce rizikové; některé se zdají být neškodnými variacemi. Riziko rakoviny spojené s jakoukoli danou mutací se výrazně liší a závisí na přesném typu a umístění mutace a případně dalších individuálních faktorech.
Mutace mohou být zděděny po obou rodičích a mohou být přeneseny na syny i dcery. Každé dítě genetického nosiče , bez ohledu na pohlaví, má 50% šanci, že zdědí mutovaný gen po rodiči, který je nositelem mutace. Výsledkem je, že polovina lidí s genovými mutacemi BRCA jsou muži, kteří by pak přenesli mutaci na 50% svých potomků, mužů nebo žen. Riziko rakoviny prsu související s BRCA u mužů s mutací je vyšší než u ostatních mužů, ale stále nízké. Mutace BRCA však mohou zvýšit riziko dalších nádorových onemocnění, jako je rakovina tlustého střeva , slinivky břišní a rakovina prostaty .
Metody diagnostiky pravděpodobnosti, že pacient s mutacemi BRCA1 a BRCA2 dostane rakovinu, byly zahrnuty v patentech vlastněných nebo kontrolovaných společností Myriad Genetics . Obchodní model společnosti Myriad, který výhradně nabízel diagnostický test, vedl k tomu, že se Myriad rozrostl ze startupu v roce 1994 na veřejně obchodovanou společnost s 1 200 zaměstnanci a ročními příjmy kolem 500 milionů USD v roce 2012; vedlo to také ke kontroverzi ohledně vysokých cen a neschopnosti získat druhý názor z jiných diagnostických laboratoří, což následně vedlo k soudnímu sporu asociace pro molekulární patologii v. Myriad Genetics .
Zdravé efekty
Ženy se škodlivými mutacemi v genech BRCA1 nebo BRCA2 mají vysoké riziko vzniku rakoviny prsu a/nebo vaječníků . Protože různé studie zkoumají různé populace a protože různé typy mutací mají poněkud různá rizika, je riziko nejlépe vyjádřeno jako rozmezí, nikoli jako jediné číslo.
Přibližně 50% až 65% žen narozených se škodlivou mutací v BRCA1 vyvine rakovinu prsu do 70 let a 35% až 46% vyvine rakovinu vaječníků do 70 let. Přibližně 40% až 57% žen se škodlivou mutací v BRCA2 vyvine rakovinu prsu do 70 let a 13% až 23% vyvine rakovinu vaječníků do 70 let.
Ženy s rakovinou prsu spojenou s mutací BRCA mají až 40% pravděpodobnost vzniku nového primárního karcinomu prsu do 10 let po počáteční diagnóze, pokud nedostaly léčbu tamoxifenem nebo podstoupily ooforektomii . Desetileté riziko rakoviny vaječníků u ženy se za těchto podmínek také zvyšuje o 6–12%.
Statistiky rakoviny vaječníků související s BRCA obvykle zahrnují nejen rakovinu vaječníků samotných, ale také rakovinu pobřišnice a velmi vzácnou, ale poněkud snadněji detekovatelnou rakovinu vejcovodů . Ženy s mutací BRCA mají více než 100násobek normální míry rakoviny vejcovodu. Tyto tři typy těchto druhů rakoviny lze v pokročilých stádiích obtížně rozlišit.
Začátek rakoviny
Rakovina prsu související s BRCA se objevuje v dřívějším věku než sporadická rakovina prsu. Bylo potvrzeno, že rakovina prsu související s BRCA je agresivnější než normální rakovina prsu, nicméně většina studií u specifických populací naznačuje malý nebo žádný rozdíl v míře přežití navzdory zdánlivě horším prognostickým faktorům.
- BRCA1 je spojena s trojnásobně negativním karcinomem prsu , který nereaguje na hormonální léčbu a nelze jej užitečně léčit některými léky, například trastuzumabem . Rakovina prsu se často objevuje asi o dvě desetiletí dříve než obvykle.
- BRCA2 je spojen především s postmenopauzálním karcinomem prsu, i když riziko pre-menopauzálního karcinomu prsu je značné. Obvykle velmi dobře reaguje na hormonální léčbu.
Rakovina vaječníků a vejcovodů související s BRCA je léčitelnější než průměr, protože je neobvykle náchylná k chemoterapii na bázi platiny, jako je cisplatina . Rakovina vaječníků související s BRCA1 se objevuje v mladším věku, ale riziko pro ženy s BRCA2 výrazně stoupá v menopauze nebo krátce po ní.
Dopad na přežití
72/100 | |
46/100 | |
|
11/100
72% žen s mutací BRCA1 a 46% žen s mutací BRCA2 (a bez screeningu nebo lékařských zásahů), které zemřou před dosažením věku 70 let, zemře na rakovinu prsu nebo vaječníků. 11% žen v USA, které zemřou před 70. rokem věku, zemře na rakovinu prsu nebo vaječníků.
|
| Skupina | Procento přežívající do věku 70 let |
|---|---|
| Mutace BRCA1 |
59
|
| Mutace BRCA2 |
71
|
| Typická žena |
84
|
Pětadvacetiletá žena bez mutace genů BRCA má 84% pravděpodobnost, že dosáhne věku alespoň 70 let. Z těch, které nepřežily, zemře 11% na rakovinu prsu nebo vaječníků a 89% na jiné příčiny.
Ve srovnání s tím by žena s vysoce rizikovou mutací BRCA1 , pokud by podstoupila screening rakoviny prsu, ale bez profylaktické lékařské nebo chirurgické intervence, měla pouze 59% šanci dosáhnout věku 70 let, což je o dvacet pět procentních bodů méně než normálně. Z těchto žen, které nepřežily, by 26% zemřelo na rakovinu prsu, 46% na rakovinu vaječníků a 28% na jiné příčiny.
Ženy s vysoce rizikovými mutacemi BRCA2 , se screeningem, ale bez profylaktické lékařské nebo chirurgické intervence, by měly jen 71% šanci dosáhnout věku 70 let, o třináct procentních bodů nižší než normálně. 21% z těch, kteří nepřežili, zemřelo na rakovinu prsu, 25% na rakovinu vaječníků a 54% na jiné příčiny.
Pravděpodobnost přežití do věku alespoň 70 let lze zlepšit několika lékařskými intervencemi, zejména profylaktickou mastektomií a ooforektomií.
Rakovina prsu u mužů
Muži s mutací BRCA mají dramaticky zvýšené relativní riziko vzniku rakoviny prsu, ale protože je celkový výskyt rakoviny prsu u mužů tak nízký, je absolutní riziko stejné nebo nižší než riziko pro ženy bez mutace BRCA . Přibližně 1% až 2% mužů s mutací BRCA1 vyvine rakovinu prsu do věku 70 let. Přibližně 6% mužů s mutací BRCA2 vyvine rakovinu prsu do 70 let, což je přibližně stejné jako riziko pro ženy bez mutace BRCA . Velmi málo mužů, s nebo bez predisponující mutace, vyvine rakovinu prsu před dosažením věku 50 let.
Přibližně polovina mužů, u nichž se vyvine rakovina prsu, má mutaci v genu BRCA nebo v jednom z dalších genů spojených s dědičnými syndromy rakoviny prsu a vaječníků .
Rakovinu prsu u mužů lze léčit stejně úspěšně jako rakovinu prsu u žen, ale muži často ignorují příznaky rakoviny, jako je bolestivá oblast nebo neobvyklý otok, který nemusí být větší než zrnko rýže , dokud se neobjeví dospěl do pozdní fáze.
Na rozdíl od jiných mužů mohou muži s mutací BRCA , zejména mutací BRCA2 , těžit z profesionálních a vlastních vyšetření prsou . Lékařské zobrazování se obvykle nedoporučuje, ale protože mužští nositelé BRCA2 mají riziko rakoviny prsu, které je velmi podobné běžné ženské populaci, lze standardní roční mamografický program přizpůsobit těmto vysoce rizikovým mužům.
Jiné druhy rakoviny
Mutace byla spojena se zvýšeným rizikem vzniku jakékoliv invazivní rakoviny, včetně rakoviny žaludku , rakoviny slinivky , rakoviny prostaty a rakoviny tlustého střeva . Nositelé mají běžná rizika vzniku rakoviny (a dalších nemocí) spojených s vyšším věkem, kouřením, konzumací alkoholu, špatnou stravou, nedostatkem pohybu a dalšími známými rizikovými faktory, plus dodatečné riziko genetických mutací a zvýšenou náchylnost k poškození z ionizujícího záření, včetně přirozeného záření pozadí .
Muži s mutacemi BRCA nemohou dostat rakovinu vaječníků, ale mohou mít dvakrát vyšší pravděpodobnost než prostí nositelé rakoviny prostaty v mladším věku. Riziko je u přepravců BRCA1 menší a sporné ; Očekává se, že až jedna třetina nosičů mutací BRCA2 vyvine rakovinu prostaty před dosažením věku 65 let. Rakovina prostaty u nosičů mutací BRCA se objevuje o deset let dříve než normálně a bývá agresivnější než obvykle. Výsledkem je, že roční screening prostaty, včetně digitálního rektálního vyšetření , je vhodný ve věku 40 let mezi známými nosiči, nikoli ve věku 50 let.
Rakovina slinivky břišní má tendenci probíhat v rodinách, dokonce i mezi rodinami BRCA . BRCA1 mutace přibližně zdvojnásobí nebo ztrojnásobí Celoživotní riziko vzniku rakoviny slinivky; BRCA2 mutace ztrojnásobí na quintuples ní. Mezi 4% a 7% lidí s rakovinou pankreatu má mutaci BRCA . Protože je však rakovina pankreatu relativně vzácná, lidé s mutací BRCA2 pravděpodobně čelí absolutnímu riziku asi 5%. Stejně jako rakovina vaječníků má tendenci nevyvolávat příznaky v raných, léčitelných fázích. Stejně jako rakovina prostaty se rakovina pankreatu spojená s mutací BRCA objevuje přibližně o deset let dříve než nedědičné případy. Asymptomatický screening je invazivní a může být doporučen pouze nositelům BRCA2, kteří mají také rodinnou anamnézu rakoviny slinivky břišní.
Melanom je nejsmrtelnější rakovina kůže, i když je v počátečních stádiích snadno vyléčitelná. Normální pravděpodobnost vzniku melanomu závisí na rase, počtu krtků, které má osoba, rodinné anamnéze, věku, pohlaví a na tom, jak moc byla osoba vystavena UV záření. Nositelé mutace BRCA2 mají přibližně dvojnásobné nebo trojnásobné riziko, které by normálně měli, včetně vyššího než průměrného rizika melanomu oka .
Rakovina tlustého střeva je v rozvinutém světě u mužů i žen přibližně stejně běžná jako rakovina prsu u žen s průměrným rizikem, přičemž je jí diagnostikováno asi 6% lidí, obvykle starších 50 let. Jako sporadický karcinom prostaty, je to multifaktoriální onemocnění, které ovlivňuje věk, strava a podobné faktory. Nositelé mutace BRCA mají vyšší než průměrné riziko této běžné rakoviny, ale riziko není tak vysoké jako u některých jiných dědičných nádorových onemocnění . Riziko může být v některých rodinách BRCA1 až čtyřikrát vyšší než normální a zdvojnásobit běžné riziko u nosičů BRCA2 . Stejně jako rakovina slinivky může být, že pouze některé mutace BRCA nebo některé rodiny BRCA mají zvýšené riziko; na rozdíl od jiných rakovin způsobených BRCA se neobjevuje v dřívějším věku než obvykle. Nositelům mutace BRCA se obvykle doporučuje normální screening rakoviny tlustého střeva .
Mutace v BRCA1 a BRCA2 jsou silně zapojeny do některých hematologických malignit . Mutace BRCA1 jsou spojeny s akutní myeloidní leukémií a chronickou myeloidní leukémií . Mutace BRCA2 se také nacházejí v mnoha lymfomech T-buněk a chronických lymfocytových leukémiích .
Porod dětí
Dilema, zda mít či nemít děti, může být zdrojem stresu pro ženy, které se o svých mutacích BRCA dozvěděly v plodném věku.
Pravděpodobně je malý nebo žádný účinek mutace genu BRCA na celkovou plodnost , i když u žen s mutací BRCA je větší pravděpodobnost primární ovariální insuficience . Nositelé mutace BRCA mohou mít větší pravděpodobnost porodu dívek než chlapců, nicméně toto pozorování bylo přičítáno zaujatosti zjišťování .
Pokud jsou oba rodiče nositeli mutace BRCA , pak se někdy používá předimplantační genetická diagnostika, aby se zabránilo narození dítěte s mutacemi BRCA . Zdědění dvou mutací BRCA1 (od každého rodiče jednoho) nebylo nikdy hlášeno a věří se, že jde o smrtící vrozenou vadu. Příležitostně bylo hlášeno dědění jedné mutace BRCA1 a jedné mutace BRCA2 ; riziko dítěte pro jakýkoli daný typ rakoviny je vyšší riziko těchto dvou genů (např. riziko rakoviny vaječníků z BRCA1 a riziko rakoviny slinivky z BRCA2 ). Zděděním dvou mutací BRCA2 vzniká Fanconiho anémie .
Každé těhotenství u geneticky typických žen je spojeno s výrazným snížením rizika vzniku rakoviny prsu u matky po 40. roce věku. Čím je žena v době prvního porodu mladší, tím větší ochranu před rakovinou prsu dostává. Kojení delší než jeden rok chrání před rakovinou prsu. Těhotenství také chrání před rakovinou vaječníků u geneticky typických žen.
Ačkoli některé studie přinesly různé výsledky, obecně se neočekává, že by ženy s mutacemi BRCA získaly tyto významné ochranné výhody. Současný výzkum je příliš omezený a nepřesný na to, aby umožnil výpočet konkrétních rizik. Byly však identifikovány následující obecné trendy:
- U žen s mutací BRCA1 věk ženy při prvním porodu nijak nesouvisí s jejím rizikem rakoviny prsu. Porod dětí neposkytuje žádnou ochranu před rakovinou prsu, pokud žena nemá pět nebo více těhotenství v daném období, kdy se jí dostává pouze mírné ochrany. Podobně jako u geneticky typických žen chrání těhotenství ženy BRCA1 před rakovinou vaječníků . Kojení delší než jeden rok významně chrání před rakovinou prsu. Tento účinek může být až 19% za rok kojení, což je mnohem vyšší účinek, než jaký lze pozorovat u geneticky typických žen. Případný účinek dlouhodobého kojení na rakovinu vaječníků není jasný.
- U žen s mutací BRCA2 je každé těhotenství paradoxně spojeno se statisticky významným zvýšením rizika rakoviny prsu. Na rozdíl od geneticky typických žen nebo žen s mutacemi BRCA1 nemá kojení žádný vliv na rakovinu u žen s mutacemi BRCA2 . Omezené a protichůdné údaje naznačují, že také na rozdíl od jiných žen těhotenství nesnižuje významně riziko rakoviny vaječníků u žen s mutací BRCA2 a může ji zvýšit.
Genetika

Oba geny BRCA jsou tumor supresorové geny, které produkují proteiny, které buňka používá v enzymatické dráze, která zajišťuje velmi přesné, dokonale sladěné opravy molekul DNA, které mají dvouvláknové zlomy. Dráha vyžaduje proteiny produkované několika dalšími geny, včetně CHK2 , FANCD2 a ATM . Škodlivé mutace v kterémkoli z těchto genů deaktivují gen nebo protein, který produkuje.
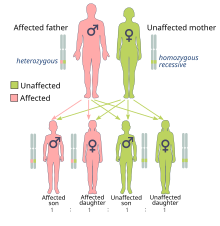
Riziko rakoviny způsobené mutacemi BRCA1 a BRCA2 je zděděno dominantním způsobem, i když je obvykle dědičná pouze jedna mutovaná alela . Důvodem je, že lidé s mutací pravděpodobně získají druhou mutaci, což vede k dominantní expresi rakoviny. Mutovaný gen BRCA může být zděděn od kteréhokoli rodiče. Protože jsou zděděny po rodičích, jsou klasifikovány spíše jako dědičné nebo zárodečné mutace než získané nebo somatické mutace . Rakovina způsobená mutovaným genem zděděným po rodičích jedince je dědičná rakovina spíše než sporadická rakovina .
Protože lidé mají diploidní genom, každá buňka má dvě kopie genu (jednu od každého biologického rodiče). Obvykle pouze jedna kopie obsahuje deaktivující, zděděnou mutaci, takže postižená osoba je pro mutaci heterozygotní . Pokud je však funkční kopie poškozena, je buňka nucena použít alternativní mechanismy opravy DNA, které jsou náchylnější k chybám. Ztráta funkční kopie se nazývá ztráta heterozygotnosti (LOH). Jakékoli výsledné chyby při opravě DNA mohou mít za následek smrt buňky nebo rakovinnou transformaci buňky.
V genech BRCA existuje mnoho variací a ne všechny změny přinášejí stejná rizika. Některé varianty jsou neškodné; o ostatních je známo, že jsou velmi škodlivé. Některé jednonukleotidové polymorfismy mohou poskytovat pouze malé riziko nebo mohou poskytovat riziko pouze v přítomnosti jiných mutací nebo za určitých okolností. V ostatních případech není známo, zda je varianta škodlivá. Varianty jsou klasifikovány následovně:
- Škodlivá mutace : Ukázalo se, že změna způsobuje významná rizika. Často se jedná o mutace posunu rámce, které brání buňce produkovat více než první část potřebného proteinu.
- Podezření na škodlivost : I když není nic prokázáno, v současné době je tato variace považována za škodlivou.
- Varianta nejistého významu (VUS): Není jisté, zda má změna nějaký účinek. Toto je běžný výsledek testu a většina variant začala v této kategorii. Jakmile jsou získány další důkazy, jsou tyto znovu klasifikovány.
- Varianta, upřednostňuje polymorfismus : I když není nic prokázáno, v současné době se věří, že variace je neškodná.
- Benigní polymorfismus : Tato změna je klasifikována jako neškodná. Ty mohou být hlášeny jako „žádná mutace“.
Škodlivé mutace mají vysokou, ale ne úplnou genetickou penetraci , což znamená, že lidé s mutací mají v důsledku toho vysoké riziko vzniku onemocnění, ale že u některých lidí se rakovina nevyvine, přestože nese škodlivou mutaci.
Diagnóza
Genetické poradenství se doporučuje ženám, jejichž osobní nebo rodinná anamnéza naznačuje větší než průměrnou pravděpodobnost mutace. Účelem genetického poradenství je seznámit osobu s pravděpodobností pozitivního výsledku, riziky a přínosech testování, omezeními testů, praktickým významem výsledků a opatřeními ke snížení rizika, která by mohla být přijata, pokud výsledky jsou pozitivní. Jsou také vyškoleni, aby podporovali lidi prostřednictvím jakýchkoli emocionálních reakcí a byli neutrální osobou, která pomáhá klientovi učinit vlastní rozhodnutí v modelu informovaného souhlasu , aniž by tlačila klienta na to, co by poradce mohl udělat. Protože znalost mutace může vyvolat značnou úzkost, někteří lidé se rozhodnou nebýt testováni nebo testování odložit na později.
Relativní indikace pro testování mutace v BRCA1 nebo BRCA2 pro nově diagnostikované nebo rodinné příslušníky zahrnují rodinnou anamnézu mezi příbuznými 1. (FDR), 2. (SDR) nebo 3. (TDR) stupně obvykle na stejné straně rodiny, ale bez omezení :
- Známá mutace (BRCA1 nebo BRCA2) v genu náchylném k rakovině v rodině
- Ženy postižené rakovinou prsu diagnostikovanou do 30 let
- Ženy postižené trojitým negativním karcinomem prsu (TNBC) ( negativní na estrogenový receptor, negativní na progesteronový receptor a HER2/neu negativní) do 50 let
- Dva příbuzní (FDR/SDR) diagnostikováni do věku 45 let
- Tři příbuzní (FDR/SDR) s diagnostikovaným průměrným věkem 50 nebo méně
- Čtyři příbuzní v každém věku
- Rakovina vaječníků s dalším diagnostikovaným příbuzným nebo příbuzným s rakovinou prsu u mužů
- Jeden člen rodiny s rakovinou prsu i vaječníků
- Rakovina prsu u mužů
- Rakovina pankreatu s rakovinou prsu nebo vaječníků u stejného jedince nebo na stejné straně rodiny
- Ashkenazi židovského nebo polského původu s jedním členem rodiny FDR postiženým rakovinou prsu nebo vaječníků v každém věku
Testování malých dětí je považováno za lékařsky neetické, protože výsledky testů by nezměnily způsob péče o zdraví dítěte.
Postup zkoušky
K dispozici jsou dva typy testů. Oba běžně používají vzorek krve , i když testování lze provést na slinách. Nejrychlejší, nejjednodušší a nejlevnější test využívá pozitivní výsledky z pokrevního příbuzného a kontroluje pouze jedinou mutaci, o které je známo, že je v rodině přítomna. Pokud žádný příbuzný dříve nezveřejnil pozitivní výsledky testů, pak lze provést úplný test, který kontroluje celou sekvenci BRCA1 i BRCA2 . V některých případech může být kvůli zakladatelskému efektu židovské etnikum použito ke zúžení testování k rychlé kontrole tří nejběžnějších mutací pozorovaných u aškenázských Židů .
Testování je běžně hrazeno ze zdravotního pojištění a programů veřejné zdravotní péče pro osoby s vysokým rizikem mutace a není kryto pro osoby s nízkým rizikem. Účelem omezení testování na vysoce rizikové osoby je zvýšit pravděpodobnost, že daná osoba získá z testu smysluplný a použitelný výsledek, než aby identifikovala variantu neznámého významu (VUS). V Kanadě jsou lidé, kteří prokáží svůj vysoce rizikový stav splněním specifikovaných pokynů, nejprve odkázáni na specializovaný program pro dědičná nádorová onemocnění, a pokud se rozhodnou pro testování, náklady na test jsou plně hrazeny. V USA v roce 2010 měly testování na jednom místě maloobchodní náklady 400 až 500 USD a analýza v plné délce stála asi 3 000 USD za gen a náklady byly běžně hrazeny soukromým zdravotním pojištěním pro osoby, u nichž se předpokládá, že jsou vystaveny vysokému riziku.
Test je objednán lékařem, obvykle onkologem , a výsledky jsou vždy vráceny lékaři, nikoli přímo pacientovi. Jak rychle jsou výsledky vráceny, závisí na testu-analýza jednoho pracoviště vyžaduje méně času v laboratoři-a na zavedené infrastruktuře. V USA se výsledky testů běžně vrací během jednoho až několika týdnů; v Kanadě pacienti běžně čekají na výsledky testů osm až deset měsíců.
Interpretace testu
Pozitivní výsledek testu na známou škodlivou mutaci je důkazem predispozice, ačkoli nezaručuje, že se u osoby vyvine jakýkoli typ rakoviny. Negativní výsledek testu, pokud je známo, že je v rodině přítomna specifická mutace, ukazuje, že osoba nemá predispozici k rakovině související s BRCA , ačkoli nezaručuje, že se u osoby nevyvine nedědičný případ rakovina. Negativní výsledek testu sám o sobě neznamená, že pacient nemá žádnou dědičnou predispozici k rakovině prsu nebo vaječníků. Rodina může mít nějakou jinou genetickou predispozici k rakovině, zahrnující nějaký jiný gen.
Prevence rakoviny
Pro zvládnutí rizik rakoviny spojených s BRCA je k dispozici celá řada možností a intervencí . Projekce jsou přizpůsobeny individuálním a rodinným rizikovým faktorům.
Jelikož tyto screeningové metody nezabraňují rakovině, ale pouze se ji pokoušejí zachytit včas, je někdy praktikováno mnoho metod prevence s různými výsledky.
Promítání
Intenzivní režim screeningu rakoviny se obvykle doporučuje ženám se škodlivými nebo podezřelými škodlivými mutacemi BRCA, aby byla co nejdříve detekována nová rakovina. Typické doporučení zahrnuje častý screening rakoviny prsu a také testy k detekci rakoviny vaječníků.
Studie zobrazování prsou obvykle zahrnují MRI prsu (zobrazování magnetickou rezonancí) jednou ročně, počínaje ve věku 20 až 30 let, v závislosti na věku, ve kterém byli příbuzní diagnostikováni s rakovinou prsu. Mamogramy se obvykle používají pouze v pokročilém věku, protože existuje důvod se domnívat, že nosiče BRCA jsou náchylnější k indukci rakoviny prsu poškozením rentgenovým zářením než běžná populace.
Mezi alternativy patří ultrasonografie prsu , CT vyšetření , PET skeny , scintimamografie , elastografie , termografie , duktální laváž a experimentální screeningové protokoly, z nichž některé doufají v identifikaci biomarkerů rakoviny prsu (molekuly, které se objevují v krvi, když rakovina prsu začíná).
Screening rakoviny vaječníků obvykle zahrnuje ultrasonografii pánevní oblasti, obvykle dvakrát ročně. Ženy mohou také použít krevní test pro CA-125 a klinická vyšetření pánve . Krevní test má relativně špatnou citlivost a specificitu pro rakovinu vaječníků.
Při screeningu prsu i vaječníků se oblasti tkáně, které vypadají podezřele, zkoumají buď více zobrazováním, případně použitím jiného typu zobrazení nebo se zpožděním, nebo biopsiemi podezřelých oblastí.
Léky
Antikoncepční pilulky jsou spojeny s podstatně nižším rizikem rakoviny vaječníků u žen s mutacemi BRCA . Metaanalýza z roku 2013 zjistila, že užívání perorální antikoncepce bylo spojeno se 42% snížením relativního rizika rakoviny vaječníků, asociace byla podobná u mutací BRCA1 a BRCA2. Použití perorálních kontraceptiv nebylo významně spojeno s rizikem rakoviny prsu, i když bylo pozorováno malé zvýšení rizika, které nedosáhlo statistické významnosti . Metaanalýza z roku 2011 zjistila, že užívání OC bylo spojeno se 43% relativním snížením rizika rakoviny vaječníků u žen s mutacemi BRCA , zatímco údaje o riziku rakoviny prsu u nosičů mutací BRCA s použitím perorální antikoncepce byly heterogenní a výsledky byly nekonzistentní .
Bylo zjištěno, že selektivní modulátory estrogenových receptorů , konkrétně tamoxifen , snižují riziko rakoviny prsu u žen s mutacemi BRCA, kterým není odstraněn prs. Je účinný jak u primární prevence (prevence prvního případu rakoviny prsu) u žen s mutacemi BRCA2 , ale nikoli u mutací BRCA1 , tak u sekundární prevence (prevence druhého, nezávislého rakoviny prsu) u obou skupin žen. Bylo zjištěno, že užívání tamoxifenu po dobu pěti let snižuje riziko rakoviny prsu na polovinu u žen, které mají z jakéhokoli důvodu vysoké riziko rakoviny prsu, ale potenciálně závažné nežádoucí účinky, jako je katarakta , krevní sraženiny a rakovina endometria , spolu s problémy kvality života, jako je návaly horka, způsobují, že některé ženy přestaly používat a někteří lékaři omezili jeho používání na ženy s atypickým růstem prsou. Tamoxifen je kontraindikován u žen, které jsou s největší pravděpodobností poškozeny běžnými komplikacemi. Jako alternativa se používá raloxifen (Evista), který má snížené riziko nežádoucích účinků, ale nebyl specificky studován na nosičích mutace BRCA . Použití tamoxifenu lze kombinovat s ooforektomií pro ještě větší snížení rizika rakoviny prsu, zejména u žen s mutacemi BRCA2 .
Inhibitory aromatázy jsou léky, které zabraňují produkci estrogenu v nadledvinách a tukové tkáni . Mají méně vedlejších účinků než selektivní modulátory estrogenových receptorů, jako je tamoxifen, ale nefungují u žen před menopauzou, protože nebrání vaječníkům v produkci estrogenu.
Chirurgická operace
Je známo několik typů preventivních operací, které podstatně snižují riziko rakoviny u žen s vysoce rizikovými mutacemi BRCA . Operace mohou být použity samostatně, ve vzájemné kombinaci nebo v kombinaci s nechirurgickými zákroky ke snížení rizika rakoviny prsu a vaječníků. Všimněte si, že operace, jako je mastektomie a ooforektomie, zcela nevylučují možnost rakoviny prsu; případy se údajně objevily i přes tyto postupy.
- Tubální ligace je z těchto operací nejméně invazivní a zdá se, že snižuje riziko rakoviny vaječníků u nosičů BRCA1 o více než 60%. Salpingektomie je další možností, která je invazivnější než ligace vejcovodů a může vést k dalšímu snížení rizika. Obojí lze provést kdykoli po ukončení porodu. Na rozdíl od jiných profylaktických operací tyto dvě operace nesnižují riziko rakoviny prsu.
- Profylaktická (preventivní) mastektomie je spojena s malými riziky a velkým poklesem rizika rakoviny prsu.
- Profylaktická salpingo-ooforektomie (odstranění vaječníků a vejcovodů) má za následek velmi velké snížení rizika rakoviny vaječníků a velké snížení rizika rakoviny prsu, pokud se provádí před přirozenou menopauzou. Pokud se však provádí v mladém věku, přináší také riziko podstatných nežádoucích účinků.
- Hysterektomie nemá přímý účinek na rakoviny související s BRCA , ale umožňuje ženám používat některé léky, které snižují riziko rakoviny prsu (jako je tamoxifen ) s rizikem rakoviny dělohy a používat méně hormonů ke zvládnutí nežádoucích účinků profylaktické ooforektomie .
Zda a kdy provádět které preventivní operace je komplexní osobní rozhodnutí. Současné lékařské znalosti nabízejí určité pokyny ohledně rizik a přínosů. Dokonce i nositelé stejné mutace nebo ze stejné rodiny mohou mít podstatně různá rizika pro druh a závažnost rakoviny, kterou pravděpodobně dostanou, stejně jako věk, ve kterém je mohou dostat. Různí lidé mají také různé hodnoty. Mohou se rozhodnout zaměřit se na celkovou prevenci rakoviny, psychologické výhody, aktuální kvalitu života nebo celkové přežití. Možný dopad budoucího lékařského vývoje v léčbě nebo prognóze může mít také určitý význam pro velmi mladé ženy a plánování rodiny. Rozhodnutí je individuální a obvykle je založeno na mnoha faktorech, jako je nejčasnější výskyt rakoviny související s BRCA u blízkých příbuzných.
Ochranný účinek profylaktické chirurgie je větší, pokud je prováděn v mladém věku; ooforektomie má však také nežádoucí účinky, které jsou největší, když se provádějí dlouho před přirozenou menopauzou. Z tohoto důvodu se ooforektomie většinou doporučuje po 35 nebo 40 letech, za předpokladu, že porodu je dokončeno. Riziko rakoviny vaječníků je před tímto věkem nízké a negativní účinky ooforektomie jsou méně závažné, protože se žena blíží přirozené menopauze.
- U nosičů vysoce rizikových mutací BRCA1 profylaktická ooforektomie kolem 40 let snižuje riziko rakoviny vaječníků a prsu a poskytuje podstatnou výhodu dlouhodobého přežití. Tato operace ve velmi mladém věku poskytuje malou nebo žádnou další výhodu přežití, ale zvyšuje nežádoucí účinky operace. Ve srovnání s žádnou intervencí, tato operace kolem 40 let zvyšuje šanci ženy dosáhnout 70 let o patnáct procentních bodů, z 59% na 74%. Přidání profylaktické mastektomie zvyšuje očekávané přežití o několik procentních bodů.
- U nosičů vysoce rizikových mutací BRCA2 má ooforektomie kolem 40 let menší účinek. Operace zvyšuje šanci ženy dosáhnout 70 let pouze o pět procentních bodů, ze 75% na 80%. Když se místo toho ve věku 40 let provádí pouze preventivní mastektomie, zlepšení je podobné, přičemž očekávaná šance stoupá ze 75% na 79%. Očekává se, že provádění obou operací společně ve věku kolem 40 let zvýší šanci ženy dosáhnout 70 let ze 75% na 82%
Pro srovnání, ženy v obecné populaci mají 84% šanci dožít se 70 let.
Výzkum se zabýval účinky chirurgie snižující riziko na psychickou a sociální pohodu žen s mutací BRCA. Kvůli omezeným důkazům nebyla metaanalýza 2019 schopna vyvodit závěry o tom, zda intervence mohou pomoci s psychologickými účinky chirurgie u ženských nositelek BRCA. Je zapotřebí dalšího výzkumu, aby se dospělo k závěru, jak nejlépe podpořit ženy, které se rozhodnou pro operaci.
Amputace prsu
U ženy, u které se rakovina prsu neprojevila, může odstranění prsou snížit její riziko, že bude někdy diagnostikována rakovina prsu, o 90%, na úroveň, která je přibližně poloviční než průměrné riziko ženy.
Bilaterální mastektomie je odstranění obou prsou chirurgem . Modifikovaná radikální mastektomie se používá pouze u žen s diagnózou invazivní rakoviny prsu. Mezi techniky profylaktických mastektomií patří:
- Jednoduchá mastektomie , která se doporučuje ženám bez rekonstrukce prsu, ponechává v těle nejmenší množství prsní tkáně, a proto dosahuje největšího snížení rizika. Kromě profylaktického užívání ho používají i ženy, u nichž byla diagnostikována dřívější stádia rakoviny.
- Mastektomie šetřící kůži odstraní tkáň prsu, bradavky a dvorce, ale ponechá „přebytečnou“ kůži na místě pro rekonstrukci. Má méně viditelné jizevnaté tkáně než jednoduchá mastektomie.
- Mastektomie šetřící bradavky odstraní prsní tkáň, ale ponechá bradavku a dvorec neporušené pro přirozenější vzhled.
- Subkutánní mastektomie odstraní prsní tkáň, ale bradavku a dvorec nechá nedotčené. Jizvy jsou skryté v inframamárním záhybu pod prsy.
- Areola šetřící mastektomie odstraní prsní tkáň a bradavku, ale nikoli dvorec.
- Nervu šetřící mastektomie je snaha o udržení nervů, které poskytují pocit kůže na prsou. Prsa, která podstoupila některou z těchto operací, mají mnohem menší hmatový vjem než přirozená prsa. Nervově šetřící techniky jsou snahou udržet si v prsou nějaký cit, s omezeným a často jen částečným úspěchem.
Jaká technika se používá, je dána existencí jakékoli rakoviny a celkovým zdravím, stejně jako touhou ženy, pokud existuje, po chirurgické rekonstrukci prsu pro estetické účely. Ženy, které si vyberou vzhled s plochým hrudníkem nebo používají externí prsní protézy, obvykle volí jednoduchou mastektomii s větším snížením rizika.
Rekonstrukci prsou obvykle provádí plastický chirurg a může být zahájena jako součást stejné vícehodinové chirurgie, která odstraní prsa. Bylo použito několik technik rekonstrukce, s různým umístěním a množstvím jizev. Některé techniky používají tkáň z jiné části těla, například tukovou tkáň z podbřišku nebo příležitostně svaly z jiných částí trupu. Jiní používají k zajištění objemu prsní implantáty , kterým předchází tkáňové expandéry. Některé rekonstrukční techniky vyžadují více operací. Poté si některé ženy nechají přidat tetování, aby simulovaly prsní dvorce nebo si nechaly přetvořit kůži a vytvořit bradavku.
Salpingo-ooforektomie
Ženám s mutacemi BRCA se důrazně doporučuje ooforektomie (chirurgické odstranění vaječníků) a salpingektomie (chirurgické odstranění vejcovodů) . Salpingo-ooforektomie je jednou z nejúčinnějších metod prevence rakoviny vaječníků a vejcovodů u žen s mutací BRCA . Malé riziko primární peritoneální rakoviny však zůstává, alespoň u žen s mutacemi BRCA1 , protože peritoneální výstelka je stejný typ buněk jako části vaječníků. Odhaduje se, že toto riziko způsobí asi pět případů peritoneálního karcinomu na 100 žen se škodlivými mutacemi BRCA1 za 20 let po operaci.
Rakovina vaječníků související s BRCA2 se obvykle vyskytuje u perimenopauzálních nebo menopauzálních žen, takže salpingo-ooforektomie se doporučuje ve věku 45 až 50 let. Pokud se provádí před menopauzou, pak ženy také těží ze sníženého rizika rakoviny prsu.
Operace se často provádí ve spojení s hysterektomií (chirurgické odstranění dělohy) a někdy i cervicektomií (chirurgické odstranění děložního čípku ), zejména u žen, které chtějí užívat tamoxifen , o kterém je známo, že způsobuje rakovinu dělohy, nebo u dělohy myomy . K dispozici je několik stylů chirurgie, včetně laparoskopické chirurgie (klíčové dírky). Protože asi 5% žen s mutací BRCA má v době plánovaného chirurgického zákroku nezjištěný karcinom vaječníků, měl by být chirurgický zákrok považován za odstranění známého karcinomu.
Salpingo-ooforektomie činí ženu sterilní (neschopnou mít děti). V případě potřeby lze k uchování jejích vajíček použít služby neplodnosti . Vzhledem k tomu, že přínosy operace jsou největší v blízkosti menopauzy, většina žen operaci jednoduše odloží, dokud již nenarodí tolik dětí, kolik se rozhodnou.
Operace také uměle vyvolává menopauzu, která způsobuje návaly horka , poruchy spánku, výkyvy nálad, vaginální suchost, sexuální potíže, potíže s vybavováním slov a další zdravotní příznaky a symptomy . Vedlejší účinky se pohybují od mírných po závažné; většinu lze léčit alespoň částečně. Mnoho žen s BRCA užívá hormonální substituční terapii ke snížení těchto účinků: kombinace estrogen-progesteron u žen s dělohou a neoponovaný estrogen u žen, kterým byla odstraněna děloha. Estrogen může způsobit rakovinu prsu, ale protože množství přijatého estrogenu je menší než množství produkované nyní odstraněnými vaječníky, je čisté riziko obvykle považováno za přijatelné.
Některé zdroje předpokládají, že ooforektomie před dosažením věku 50 let zdvojnásobuje riziko kardiovaskulárních onemocnění a zvyšuje riziko zlomenin kyčle způsobených osteoporózou v příslušné populaci.
Nelékařské volby
Vzhledem k vysokým rizikům a nízkému přínosu volby životního stylu u nosičů mutací BRCA neposkytuje žádná volba životního stylu dostatečnou ochranu.
Mít své první dítě v mladším věku, mít více dětí než je průměr a kojit déle než jeden rok snižuje riziko rakoviny prsu u průměrně rizikové ženy. Studie o tomto účinku mezi nositeli mutací BRCA přinesly protichůdné výsledky, ale obecně se říká, že mít děti poskytuje malou nebo žádnou ochranu před rakovinou prsu u žen s mutacemi BRCA1 a paradoxně zvyšuje riziko rakoviny prsu u žen s mutacemi BRCA2 .
Být fyzicky aktivní a udržovat zdravou tělesnou hmotnost předchází rakovině prsu a dalších v běžné populaci, stejně jako prevenci srdečních chorob a dalších zdravotních stavů. Mezi ženami s mutací BRCA nemá fyzická aktivita a v dospívání zdravou tělesnou hmotnost žádný vliv na rakovinu vaječníků a zpomaluje, ale zcela nezabraňuje rakovině prsu po menopauze. V některých studiích bylo prospěšné pouze významné a namáhavé cvičení. Obezita a přibývání na váze v dospělosti jsou spojeny s diagnostikou rakoviny prsu.
Studie na konkrétních potravinách, dietách nebo doplňcích stravy obecně přinesly protichůdné informace nebo v případě dietního tuku , konzumace sóji a pití zeleného čaje byly provedeny pouze u žen s průměrným rizikem. Jedinou dietní intervencí, která je obecně přijímána jako prevence rakoviny prsu u nosičů mutace BRCA, je minimalizace konzumace alkoholických nápojů . Konzumace více než jednoho alkoholického nápoje denně je silně spojena s vyšším rizikem vzniku rakoviny prsu a nositelům se obvykle doporučuje konzumovat maximálně jeden alkoholický nápoj denně a ne více než čtyři celkem za týden.
Ve studii provedené s aškenázskými židovskými ženami bylo pozorováno, že nositelky mutací narozené před rokem 1940 mají mnohem nižší riziko diagnostikování rakoviny prsu ve věku 50 let než u těch, které se narodily po roce 1940; toto bylo také pozorováno u populace bez nosiče. Důvody rozdílu nejsou známy. Na rozdíl od běžné populace nemá věk v menarché a věk v menopauze žádný vliv na riziko rakoviny prsu u nosičů mutace BRCA .
Evoluční výhoda
Několik hypotéz navrhuje, aby mutace BRCA mohly mít evoluční výhody, například vyšší inteligenci. Hypotézu Ashkenaziho inteligence navrhl Gregory Cochran a tvrdí, že defekt v genu BRCA1 by mohl uvolnit nervový růst.
Studie ukázaly, že mutace BRCA1 nejsou náhodné, ale pod adaptivní selekcí, což naznačuje, že ačkoli jsou mutace BRCA1 spojeny s rakovinou prsu, mutace pravděpodobně mají také příznivý účinek.
Patenty
Patentová přihláška izolovaného genu BRCA1 a mutací podporujících rakovinu rakoviny diskutovaná výše, stejně jako metody diagnostiky pravděpodobnosti vzniku rakoviny prsu, byla podána University of Utah, National Institute of Environmental Health Sciences (NIEHS) a Myriad Genetics v roce 1994; v průběhu příštího roku společnost Myriad ve spolupráci s vyšetřovateli společností Endo Recherche, Inc., HSC Research & Development Limited Partnership a University of Pennsylvania izolovala a sekvenovala gen BRCA2 a identifikovala klíčové mutace a první patent BRCA2 byl podán USA společností Myriad a dalšími institucemi v roce 1995. Myriad je výhradním držitelem licence na tyto patenty a prosadil je v USA proti klinickým diagnostickým laboratořím. Tento obchodní model vedl k tomu, že v roce 1994 se Myriad rozrostl na startup a stal se veřejně obchodovanou společností s 1200 zaměstnanci a ročními příjmy kolem 500 milionů $ v roce 2012; vedlo to také ke kontroverzi ohledně vysokých cen a neschopnosti získat druhý názor z jiných diagnostických laboratoří, což následně vedlo k soudnímu sporu asociace pro molekulární patologii v. Myriad Genetics . Platnost patentů začíná platit v roce 2014.
Podle článku publikovaného v časopise Genetic Medicine v roce 2010 „Patentový příběh mimo USA je složitější .... Například patenty byly získány, ale patenty jsou provinčními zdravotnickými systémy v Kanadě ignorovány. V Austrálii a Velké Británii držitel licence Myriad povolil použití zdravotnickými systémy, ale oznámil změnu plánů v srpnu 2008. ... Na jediný celoevropský patent společnosti Myriad byla patentována pouze jedna mutace, ačkoli některé patenty jsou stále předmětem přezkumu Spojené státy jsou ve skutečnosti jedinou jurisdikcí, kde Myriadovo silné patentové postavení přiznávalo status jediného poskytovatele. “ Peter Meldrum, generální ředitel společnosti Myriad Genetics, uznal, že společnost Myriad má „další konkurenční výhody, díky nimž může být takové [vymáhání patentů] v Evropě zbytečné“.
Právní rozhodnutí týkající se patentů BRCA1 a BRCA2 ovlivní oblast genetického testování obecně. V červnu 2013, v Association for Molecular Pathology v. Myriad Genetics (č. 12-398), Nejvyšší soud USA jednomyslně rozhodl, že „Přirozeně se vyskytující segment DNA je produktem přírody a není způsobilý k patentování pouze proto, že byl izolován „zneplatnění patentů společnosti Myriad na geny BRCA1 a BRCA2. Soud však také rozhodl, že manipulace s genem za účelem vytvoření něčeho, co se v přírodě nenachází, může být stále způsobilá k patentové ochraně.
Viz také
Reference
externí odkazy
- BOADICEA , nástroj pro odhad rizika familiárního karcinomu prsu a vaječníků
- BRCA1 a BRCA2 v laboratorních testech online
- BRCA Exchange , rozsáhlá databáze variant BRCA1 a BRCA2 s klasifikací patogenity.
