Gestační věk - Gestational age
Gestační věk je měřítkem věku těhotenství, který se bere od začátku poslední menstruace ženy (LMP), nebo odpovídajícího věku těhotenství podle odhadů přesnější metodou, je -li k dispozici. Tyto metody zahrnují přidání 14 dnů ke známému trvání od oplodnění (jak je to možné u oplodnění in vitro ) nebo pomocí porodnické ultrasonografie . Popularita používání takové definice gestačního věku spočívá v tom, že menstruace jsou v podstatě vždy zaznamenány, zatímco obvykle chybí vhodný způsob, jak rozeznat, kdy došlo k oplodnění.
Zahájení těhotenství pro výpočet gestačního věku se může lišit od definic zahájení těhotenství v kontextu debaty o potratu nebo začátku lidské osobnosti .
Metody
Podle Americké vysoké školy porodníků a gynekologů jsou hlavními metodami výpočtu gestačního věku následující:
- Přímý výpočet dnů od začátku poslední menstruace
- Ranní porodnický ultrazvuk , porovnávající velikost embrya nebo plodu s velikostí referenční skupiny těhotenství známého gestačního věku (jako je počítáno z posledních menstruací) a s využitím průměrného gestačního věku jiných embryí nebo plodů stejné velikosti. Pokud je gestační věk vypočítaný z raného ultrazvuku v rozporu s věkem vypočítaným přímo z poslední menstruace, je to po zbytek těhotenství stále ten z raného ultrazvuku.
- V případě oplodnění in vitro výpočet dnů od získání oocytů nebo společné inkubace a přidání 14 dnů.
Gestační věk lze také odhadnout výpočtem dnů od ovulace, pokud byl odhadnut ze souvisejících známek nebo ovulačních testů , a přidáním 14 dnů podle konvence.
Úplnější seznam metod je uveden v následující tabulce:
| Metoda odhadu gestačního věku | Variabilita (2 standardní odchylky ) |
|---|---|
| Dny od získání oocytů nebo společné inkubace při oplodnění in vitro + 14 dní | ± 1 den |
| Dny od odhadované ovulace při indukci ovulace + 14 dní | ± 3 dny |
| Dny od umělého oplodnění + 14 dní | ± 3 dny |
| Dny od známého jednorázového pohlavního styku + 14 dní | ± 3 dny |
| Dny od odhadované ovulace podle záznamu bazální tělesné teploty + 14 dní | ± 4 dny |
| Fyzikální vyšetření v prvním trimestru | ± 2 týdny |
| Fyzikální vyšetření ve druhém trimestru | ± 4 týdny |
| Fyzikální vyšetření ve třetím trimestru | ± 6 týdnů |
| Porodní ultrasonografie v prvním trimestru ( délka zadku ) | ± 8% odhadu |
| Porodní ultrasonografie ve druhém trimestru (obvod hlavy, délka stehenní kosti ) | ± 8% odhadu |
| Porodní ultrasonografie ve třetím trimestru (obvod hlavy, délka stehenní kosti) | ± 8% odhadu |
Obecným pravidlem je, že oficiální věk těhotenství by měl vycházet ze skutečného začátku poslední menstruace, pokud žádná z výše uvedených metod neposkytuje odhadované datum, které se liší více než variabilita metody, v takovém případě rozdíl pravděpodobně nebude vysvětleno pouze touto variabilitou. Pokud například existuje gestační věk na základě začátku poslední menstruace 9,0 týdnů a porodnická ultrasonografie v prvním trimestru udává odhadovaný gestační věk 10,0 týdnů (s variabilitou 2 SD ± 8% odhadu , což dává variabilitu ± 0,8 týdne), rozdíl 1,0 týdne mezi testy je větší než 2 SD variabilita odhadu ultrasonografie, což naznačuje, že jako oficiální gestační věk by měl být použit gestační věk odhadovaný ultrasonografií.
Jakmile je stanoven odhadovaný termín porodu (EDD), měl by být zřídka změněn, protože určení gestačního věku je nejpřesnější dříve v těhotenství.
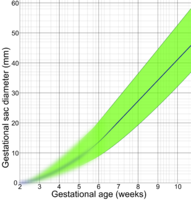
Níže jsou uvedeny diagramy pro odhad gestačního věku z porodnického ultrazvuku podle různých cílových parametrů:
Podle průměru gestačního vaku
Podle délky koruny (CRL)
Podle biparietálního průměru (BPD)
Srovnání s věkem oplodnění
Doba oplodnění nebo početí (nazývaná také embryonální věk a pozdější věk plodu ) je doba od oplodnění . Obvykle k tomu dochází během jednoho dne po ovulaci , který se naopak vyskytuje v průměru 14,6 dne po začátku předchozí menstruace (LMP). V tomto intervalu je také značná variabilita, s 95% predikčním intervalem ovulace 9 až 20 dní po menstruaci i pro průměrnou ženu, která má průměrnou dobu LMP do ovulace 14,6. V referenční skupině představující všechny ženy je 95% predikční interval LMP-ovulace 8,2 až 20,5 dne. Skutečná variabilita mezi gestačním věkem, odhadovaná od začátku poslední menstruace (bez použití jakékoli další metody zmíněné v předchozí části), je podstatně větší kvůli nejistotě, který menstruační cyklus vedl k otěhotnění. Například menstruace může být natolik vzácná, že vyvolává falešný dojem, že dřívější menstruace vedla k těhotenství, což potenciálně dává odhadovaný gestační věk, který je přibližně jeden měsíc příliš velký. Vaginální krvácení se také objevuje během 15-25% těhotenství v prvním trimestru a může být zaměněno za menstruaci, což potenciálně dává odhadovaný gestační věk příliš nízký.
Využití
Gestační věk se používá například pro:
- Události prenatálního vývoje , ke kterým obvykle dochází v konkrétním gestačním věku. Z tohoto důvodu, gestační načasování expozice plodu toxinu , fetální expozice léku nebo vertikálně přenášené infekce mohou být použity k predikci potenciální důsledky pro plod.
- Předpokládané datum dodání
- Plánování prenatální péče
- Odhad životaschopnosti plodu
- Výpočet výsledků různých prenatálních testů (například v triple testu ).
- Klasifikace narození například na předčasný, termín nebo postterm.
- Klasifikace úmrtí kojenců a mrtvě narozených dětí
- Postnatálně (po porodu) odhadnout různé rizikové faktory
Odhad data splatnosti
Průměrná délka těhotenství byla odhadována na 283,4 dne gestačního věku, počínaje od prvního dne poslední menstruace a 280,6 dnů, pokud je zpětně odhadována porodním ultrazvukovým měřením průměru biparietálního plodu (BPD) ve druhém trimestru. Jiné algoritmy berou v úvahu další proměnné, například zda se jedná o první nebo následující dítě, rasu matky, věk, délku menstruačního cyklu a pravidelnost menstruace. Aby měl lékař standardní referenční bod, předpokládá se, že normální doba těhotenství je 280 dní (nebo 40 týdnů) gestačního věku. Skutečný porod má navíc pouze určitou pravděpodobnost, že dojde v mezích předpokládaného termínu porodu. Studie singletonových živě narozených dětí dospěla k závěru, že porod má standardní odchylku 14 dní, pokud je gestační věk odhadován ultrazvukem v prvním trimestru, a 16 dní, pokud je odhadován přímo podle poslední menstruace.
Nejběžnějším systémem používaným mezi zdravotníky je Naegeleho pravidlo , které odhaduje očekávané datum porodu (EDD) přičtením roku, odečtením tří měsíců a přidáním sedmi dnů k prvnímu dni poslední menstruace ženy (LMP) nebo odpovídající datum podle odhadů z jiných prostředků.
Lékařská životaschopnost plodu
Neexistuje žádná ostrá hranice vývoje, gestačního věku nebo hmotnosti, při které se lidský plod automaticky stává životaschopným. Podle studií mezi lety 2003 a 2005 přežilo 20 až 35 procent dětí narozených ve 23. týdnu těhotenství , zatímco 50 až 70 procent dětí narozených ve 24. až 25. týdnu a více než 90 procent narozených ve 26. až 27. týdnu přežilo. Je vzácné, že dítě, které váží méně než 500 g (17,6 uncí), přežije. Šance dítěte na přežití se zvyšuje o 3–4% denně mezi 23. a 24. týdnem těhotenství a o 2–3% denně mezi 24. a 26. týdnem těhotenství. Po 26 týdnech se míra přežití zvyšuje mnohem pomaleji, protože přežití je již vysoké. Prognóza závisí také na lékařských protokolech o tom, zda resuscitovat a agresivně léčit velmi předčasně narozené novorozence, nebo zda poskytovat pouze paliativní péči , vzhledem k vysokému riziku těžkého postižení velmi předčasně narozených dětí.
| Dokončené týdny těhotenství při porodu | 21 a méně | 22 | 23 | 24 | 25 | 26 | 27 | 30 | 34 |
|---|---|---|---|---|---|---|---|---|---|
| Šance na přežití | 0% | 0–10% | 10–35% | 40–70% | 50–80% | 80–90% | > 90% | > 95% | > 98% |
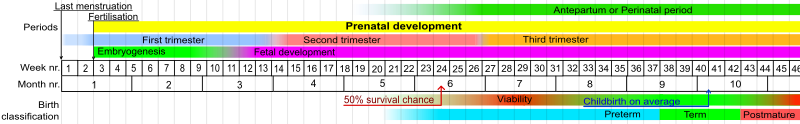
Klasifikace narození
Pomocí gestačního věku lze narození rozdělit do širokých kategorií:
| Gestační věk v týdnech | Klasifikace |
|---|---|
| <37 0/7 | Předčasný |
| 34 0/7 - 36 6/7 | Pozdní předčasný |
| 37 0/7 - 38 6/7 | Předčasný termín |
| 39 0/7 - 40 6/7 | Plné funkční období |
| 41 0/7 - 41 6/7 | Pozdní termín |
| > 42 0/7 | Postterm |
Při použití metody LMP (poslední menstruace) se za dlouhodobé těhotenství u člověka považuje 40 týdnů (280 dní), ačkoli délky těhotenství mezi 38 a 42 týdny jsou považovány za normální. Plod narozený před 37. týdnem těhotenství je považován za předčasný . Předčasně narozené dítě je pravděpodobně předčasné a v důsledku toho čelí zvýšenému riziku nemocnosti a úmrtnosti . Odhadované datum splatnosti je dáno Naegeleho pravidlem .
Podle WHO je předčasný porod definován jako „děti narozené živé před dokončením 37 týdnů těhotenství“. Podle této klasifikace existují tři podkategorie předčasného porodu, založené na gestačním věku: extrémně předčasný (méně než 28 týdnů), velmi předčasný (28 až 32 týdnů), střední až pozdní předčasný (32 až 37 týdnů). Různé jurisdikce mohou používat různé klasifikace.
Při klasifikaci perinatálních úmrtí, mrtvě narozených dětí a úmrtí kojenců
Oficiální definice živě narozených dětí a úmrtí kojenců v Sovětském svazu a Rusku se po většinu 20. století lišily od běžných mezinárodních standardů, jako jsou standardy stanovené Světovou zdravotnickou organizací v druhé polovině století. Děti, které byly mladší než 28 týdnů gestačního věku nebo vážily méně než 1000 gramů nebo měly méně než 35 cm - i když vykazovaly nějaké známky života (dýchání, srdeční tep, dobrovolný pohyb svalů) - byly klasifikovány jako „živé plody“ “spíše než„ živě narozené děti “. Pouze pokud tito novorozenci přežili sedm dní (168 hodin), byli potom klasifikováni jako živě narození. Pokud však v tomto intervalu zemřeli, byli klasifikováni jako mrtvě narozená. Pokud přežili tento interval, ale zemřeli během prvních 365 dnů, byli klasifikováni jako úmrtí kojenců.
V poslední době se prahové hodnoty pro „ smrt plodu “ v mezinárodním měřítku nadále značně liší, někdy zahrnují váhu i gestační věk. Gestační věk pro statistické zaznamenávání úmrtí plodu se pohybuje od 16 týdnů v Norsku do 20 týdnů v USA a Austrálii, 24 týdnů ve Velké Británii a 26 týdnů v Itálii a Španělsku.
WHO definuje perinatální období jako „Perinatální období začíná 22 dokončenými týdny (154 dnů) těhotenství a končí sedm dokončených dnů po porodu“. Perinatální úmrtnost je smrt plodů nebo novorozenců během perinatálního období. Studie z roku 2013 zjistila, že „I když jen malá část porodů proběhne před 24 dokončenými týdny těhotenství (asi 1 na 1000), přežití je vzácné a většina z nich je buď úmrtí plodu, nebo živě narozená, následovaná novorozeneckou smrtí“.
Postnatální použití
Gestační věk (stejně jako věk oplodnění ) se někdy používá postnatálně (po narození) k odhadu různých rizikových faktorů. Například je to lepší prediktor než postnatální věk pro riziko intraventrikulárního krvácení u předčasně narozených dětí léčených extrakorporální membránovou oxygenací .
Faktory ovlivňující délku těhotenství
Gestační věk dítěte při narození (délka těhotenství) je spojena s různými pravděpodobnými příčinnými mateřskými negenetickými faktory: stres během těhotenství, věk, parita, kouření, infekce a záněty, BMI . Také již existující zdravotní stav matek s genetickou složkou, např. Diabetes mellitus typu 1 , systémový lupus erythematodes , anémie . Rodičovský původ (rasa) také hraje roli v délce těhotenství. Gestační věk při narození je v průměru zkrátila o různých těhotenských aspektů: dvojče těhotenství, prelabor prasknutí (fetální) membrány , preeklampsie , eklampsie , nitroděložní omezení růstu . Předpokládá se, že poměr mezi rychlostí růstu plodu a velikostí dělohy (odrážející distenzi dělohy) částečně určuje délku těhotenství.
Dědičnost délky těhotenství
Rodinné studie ukázaly, že gestační věk při narození je částečně (od 25% do 40%) určen genetickými faktory.
Viz také
- Těhotenství
- Mateřství
- Prenatální vývoj
- Období březosti u savců
- Potratový zákon
- Reprodukční práva
- Práva plodu