Glioma - Glioma
| Gliom | |
|---|---|
 | |
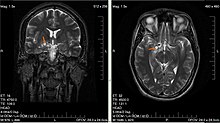
| Gliom v levém temenním laloku (CT mozku), WHO stupeň 2. | |
| Specialita | Onkologie |
Gliom je typ nádoru , který začíná v gliových buňkách v mozku nebo páteře . Gliomy obsahují asi 30 procent všech nádorů mozku a nádorů centrálního nervového systému a 80 procent všech zhoubných nádorů mozku.
Příznaky a symptomy
Příznaky gliomů závisí na tom, která část centrálního nervového systému je ovlivněna. Gliom mozku může v důsledku zvýšeného nitrolebního tlaku způsobit bolesti hlavy , zvracení , záchvaty a poruchy hlavových nervů . Gliom zrakového nervu může způsobit ztrátu zraku. Gliomy míchy mohou způsobit bolest , slabost nebo necitlivost v končetinách. Gliomy obvykle nemetastázují krevním řečištěm, ale mohou se šířit mozkomíšním mokem a způsobit „kapkové metastázy“ do míchy. Komplexní zrakové halucinace byly popsány jako symptom nízkého stupně gliomu.
Dítě, které má subakutní poruchu centrálního nervového systému, která produkuje abnormality hlavových nervů (zejména kraniálního nervu VII a dolních bulbárních nervů), příznaky dlouhého traktu, nestabilní chůzi sekundární ke spasticitě a některé změny chování, budou mít s největší pravděpodobností Pontinův gliom.
Příčiny
Dědičné poruchy
Přesné příčiny gliomů nejsou známy. Je známo, že dědičné poruchy, jako jsou neurofibromatózy (typ 1 a typ 2) a komplex tuberózní sklerózy, jsou předurčeny k jejich rozvoji. Na vývoji gliomů mohou spolupracovat různé onkogeny.
Strava
Některé studie diety a doplňování vitamínů naznačují, že dietní N-nitrososloučeniny mohou ovlivnit riziko dětských i dospělých mozkových nádorů. Výzkumníci v některých studiích zjistili, že pacienti s mozkovým nádorem (nebo jejich matky) obecně konzumovali více vytvrzených potravin (také známých jako vytvrzování ) než kontrolní skupiny. Nedávno Dr. Lee, Wrensch a jiní zjistili, že dospělí s gliomu byly častěji konzumovat stravu s vysokým obsahem vyléčených potravin a nízkým obsahem vitamínů ovoce a zeleniny C-bohaté, a konzumovat stravu s vysokým obsahem dusitanů a nízký obsah vitamínu C . Účinek byl výraznější u mužů než u žen. Vzorec zvýšeného rizika se zvýšenou spotřebou konzervovaných potravin a sníženého rizika s větší spotřebou ovoce, zeleniny a antioxidačních vitamínů je kompatibilní s jinými studiemi rakoviny, které ukazují, že zvýšená konzumace zeleniny a případně ovoce je spojena se sníženým rizikem rakoviny .
Záření
Souvislost mezi gliomy a elektromagnetickým zářením z mobilních telefonů nebyla průkazně prokázána. Bylo to považováno za možné, ačkoli několik velkých studií nenašlo žádný přesvědčivý důkaz, jak shrnul přehled Národního institutu pro léčbu rakoviny NIH na toto téma a jeho četné citace a FCC . Stále však probíhá další výzkum, aby se získaly spolehlivější důkazy a ověřilo se, že neexistuje žádný vztah (nejnovější tisková zpráva Národního institutu environmentálních věd NIH diskutovala o probíhající studii, která ukazuje mírně pozitivní výsledky, i když se zdá, že zde mohly být problémy přičemž kontrolní skupina předčasně zemřela).
Infekce cytomegalovirem
Některé studie uvádějí, že glioblastomy jsou infikovány cytomegalovirem , s návrhy, že to může urychlit vývoj nádorů. Jedná se však o kontroverzní názor, přičemž nedávné hloubkové studie nenašly souvislost mezi virovou infekcí a růstem gliomu. Existují také důkazy, že předchozí studie mohly být ovlivněny artefakty na falešně pozitivní protilátky.
Jiné příčiny
Ačkoli některé studie ukázaly, že zemědělci mají vyšší míru gliomů ve srovnání s běžnou populací, expozice hospodářským zvířatům nebo hnoji není spojena s gliomem. Pozdější studie nenalezly souvislost mezi zemědělstvím a gliomy; podobná konfliktní data se týkají učitelů a gliomu. Konzistentnější data ukazují, že architekti, geodeti, maloobchodní pracovníci, řezníci a inženýři mají vyšší výskyt gliomů. Většina studií zjistila, že expozice pesticidům pravděpodobně není příčinou gliomu, ačkoli menšina studií našla souvislost.
Zděděné polymorfismy genů pro opravu DNA
Polymorfismy zárodečných linií (zděděné) genů pro opravu DNA ERCC1 , ERCC2 ( XPD ) a XRCC1 zvyšují riziko gliomu. To naznačuje, že změněná nebo nedostatečná oprava poškození DNA přispívá k tvorbě gliomů. Poškození DNA je pravděpodobně hlavní primární příčinou progrese rakoviny obecně. Nadměrné poškození DNA může vést k mutacím prostřednictvím translesní syntézy . Kromě toho může neúplná oprava DNA vést k epigenetickým změnám nebo epimutacím. Takové mutace a epimutace mohou poskytnout buňce proliferativní výhodu, která pak může přirozeným výběrem vést k progresi rakoviny.
Epigenetická represe genů pro opravu DNA se často vyskytuje v progresi do sporadického glioblastomu . Například methylace promotoru genu MGMT genu pro opravu DNA byla pozorována u 51% až 66% vzorků glioblastomu. Navíc u některých glioblastomů je protein MGMT deficitní kvůli jinému typu epigenetické alterace. Exprese MGMT protein může být také snížena v důsledku zvýšených hladin mikroRNA , která inhibuje schopnost MGMT mediátorové RNA pro výrobu MGMT protein. Zhang a kol. u glioblastomů bez methylovaných promotorů MGMT zjistil, že hladina mikroRNA miR-181d nepřímo koreluje s proteinovou expresí MGMT a že přímým cílem miR-181d je 3'UTR MGMT mRNA 3 (tři hlavní netranslatované oblasti MGMT messenger RNA).
V sortimentu 32 gliomů byla nalezena epigenetická snížení exprese jiného proteinu opravy DNA, ERCC1 . U 17 z 32 (53%) testovaných gliomů byla exprese proteinu ERCC1 snížena nebo chyběla. V případě 12 gliomů (37,5%) bylo toto snížení způsobeno methylací promotoru ERCC1 . U dalších 5 gliomů se sníženou expresí proteinu ERCC1 mohla být redukce způsobena epigenetickými změnami v mikroRNA, které ovlivňují expresi ERCC1 .
Když je snížena exprese genů pro opravu DNA, poškození DNA se hromadí v buňkách na vyšší než normální úrovni a taková nadměrná poškození způsobují zvýšené frekvence mutací. Mutace v gliomech se často vyskytují buď v genech izocitrát dehydrogenázy ( IDH ) 1 nebo 2 . Jedna z těchto mutací (většinou v IDH1 ) se vyskytuje asi u 80% gliomů nízkého stupně a sekundárních gliomů vysokého stupně. Wang a kol. poukázal na to, že mutantní buňky IDH1 a IDH2 produkují přebytečný metabolický meziprodukt, 2-hydroxyglutarát, který se váže na katalytická místa v klíčových enzymech, které jsou důležité při změně methylace histonu a promotoru DNA . Mutace v IDH1 a IDH2 tedy generují „fenotyp methylátoru DNA CpG ostrova nebo CIMP“, který způsobuje hypermethylaci promotoru a současné umlčení tumor supresorových genů, jako jsou DNA opravné geny MGMT a ERCC1 . Na druhé straně Cohen et al. a Molenaar a kol. poukázal na to, že mutace v IDH1 nebo IDH2 mohou způsobit zvýšený oxidační stres. Zvýšené oxidační poškození DNA by mohlo být mutagenní. To je podpořeno zvýšeným počtem dvouvláknových zlomů DNA v buňkách gliomu mutovaných IDH1. Tak IDH1 nebo IDH2 mutace působit jako mutace řidiče v gliomu karcinogeneze, i když není jasné, které role jsou v první řadě působí. Studie zahrnující 51 pacientů s mozkovými gliomy, kteří měli v průběhu času dvě nebo více biopsií, ukázala, že k mutaci v genu IDH1 došlo před výskytem mutace p53 nebo ztráty heterozygotnosti 1p/19q, což naznačuje, že mutace IDH1 je časná mutace řidiče.
Patofyziologie
Gliomy vysokého stupně jsou vysoce cévní nádory a mají tendenci difuzně infiltrovat. Mají rozsáhlé oblasti nekrózy a hypoxie . Růst nádoru často způsobí rozpad hematoencefalické bariéry v blízkosti nádoru. Vysoce kvalitní gliomy zpravidla téměř vždy rostou i po úplné chirurgické excizi, proto se běžně nazývají recidivující rakovina mozku.
Naopak gliomy nízkého stupně rostou pomalu, často po mnoho let, a lze je sledovat bez léčby, pokud nerostou a nezpůsobují příznaky.
V gliomech bylo nalezeno několik získaných (nedědičných) genetických mutací. Nádorový supresorový protein 53 (p53) je na počátku onemocnění mutován. p53 je „strážce genomu“, který během duplikace DNA a buněk zajišťuje správné zkopírování DNA a zničí buňku ( apoptózu ), pokud je DNA mutována a nelze ji fixovat. Když je mutován samotný p53, mohou přežít i jiné mutace. Fosfatázový a tenzinový homolog (PTEN), další tumor supresorový gen, je sám ztracen nebo zmutován. Receptor epidermálního růstového faktoru , růstový faktor, který normálně stimuluje buňky k dělení, je zesílen a stimuluje buňky k přílišnému dělení. Tyto mutace společně vedou k nekontrolovatelnému dělení buněk, což je charakteristický znak rakoviny. V roce 2009 bylo zjištěno , že mutace v IDH1 a IDH2 jsou součástí mechanismu a souvisejí s méně příznivou prognózou.
Diagnóza
Klasifikace
Gliomy jsou klasifikovány podle typu buňky, stupně a umístění.
Podle typu buňky
Gliomy jsou pojmenovány podle konkrétního typu buňky, se kterou sdílejí histologické rysy, ale ne nutně ze které pocházejí. Hlavní typy gliomů jsou:
- Ependymomy : ependymální buňky
- Astrocytomy : astrocyty ( multiformní glioblastom je maligní astrocytom a nejčastější primární nádor na mozku mezi dospělými).
- Oligodendrogliomy : oligodendrocyty
- Gliom mozkového kmene : vyvíjí se v mozkovém kmeni
- Gliom optického nervu : vyvíjí se v optickém nervu nebo kolem něj
- Smíšené gliomy, jako jsou oligoastrocytomy , obsahují buňky z různých typů glií
Podle známek
Gliomy jsou dále kategorizovány podle jejich stupně , který je určen patologickým hodnocením nádoru. Neuropatologické hodnocení a diagnostika vzorků mozkových nádorů se provádí podle klasifikace nádorů centrálního nervového systému WHO.
- Biologicky benigní gliomy [WHO stupeň I] mají relativně nízké riziko a lze je chirurgicky odstranit v závislosti na jejich umístění
- Gliomy nízkého stupně [WHO stupeň II] jsou dobře diferencované (nikoli anaplastické ); tyto mají tendenci vykazovat benigní tendence a předvídat lepší prognózu pro pacienta. Mají však jednotnou míru recidivy a zvýšení stupně v průběhu času, takže by měly být klasifikovány jako maligní.
- Vysoce kvalitní [WHO stupně III – IV] gliomy jsou nediferencované nebo anaplastické ; jsou zhoubné a mají horší prognózu.
Z mnoha používaných klasifikačních systémů je nejběžnější klasifikační systém pro astrocytom Světové zdravotnické organizace (WHO), podle kterého jsou nádory odstupňovány od I (nejméně pokročilé onemocnění - nejlepší prognóza) do IV (nejpokročilejší onemocnění - nejhorší prognóza).
Podle umístění
Gliomy lze klasifikovat podle toho, zda jsou nad nebo pod membránou v mozku nazývanou tentorium . Tentorium odděluje mozek (nahoře) od mozečku (dole).
- Supratentoriální je nad tentorium, v mozku, a většinou nacházejí u dospělých (70%).
- Infratentorial pod Tentorium, v mozečku, a hlavně u dětí (70%).
- Pontinální nádory se nacházejí v mostech mozkového kmene. Mozkový kmen má tři části (most, střední mozek a medulla); pons ovládá kritické funkce, jako je dýchání, takže operace těchto extrémně nebezpečných.
Léčba
Léčba gliomů mozku závisí na umístění, typu buněk a stupni malignity. Léčba je často kombinovaným přístupem s použitím chirurgie, radiační terapie a chemoterapie . Při léčbě radioterapií a souběžným temozolomidem bylo pozorováno prodloužené přežití. Radioterapie byla prováděna 5 dní v týdnu po dobu 6 týdnů, celkem 60 Gy. Temozolomid byl podáván denně během léčby radioterapie v dávce 75 mg na metr čtvereční tělesného povrchu za den. Když radioterapie skončila, bylo podáno dalších šest cyklů temozolomidu po dobu pěti dnů během každého cyklu 28 dní. Radiační terapie je ve formě vnějšího paprskového záření nebo stereotaktického přístupu pomocí radiochirurgie . Nádory míchy lze léčit chirurgicky a ozařováním. Temozolomide je chemoterapeutický lék, který lze snadno podávat ambulantně a je schopen účinně překonat hematoencefalickou bariéru . Některým gliomům může pomoci léčba imunoterapií .
Refrakterní nemoc
U rekurentního glioblastomu vysokého stupně využívaly nedávné studie výhodu angiogenních blokátorů, jako je bevacizumab v kombinaci s konvenční chemoterapií, s povzbudivými výsledky.
Relativní účinnost
Metaanalýza z roku 2017 porovnávala chirurgickou resekci versus biopsii jako počáteční možnost chirurgické léčby u osoby s nízkým stupněm gliomu. Výsledky ukazují, že důkazy nejsou dostatečné pro spolehlivé rozhodnutí. Relativní účinnost chirurgické resekce ve srovnání s biopsií u osob s maligním gliomem (high-grade) není známa.
U vysoce kvalitních gliomů srovnávala metaanalýza z roku 2003 radioterapii s radioterapií a chemoterapií. Ukázalo to malé, ale zřetelné zlepšení oproti použití chemoterapie s radioterapií. Metaanalýza z roku 2019 naznačila, že u lidí s méně agresivními gliomy může radioterapie zvýšit riziko dlouhodobých neurokognitivních vedlejších účinků. Zatímco důkazy o tom, zda existují dlouhodobé neurokognitivní vedlejší účinky spojené s chemoradioterapií, nejsou jisté.
Temozolomide je účinný při léčbě Glioblastoma Multiforme (GBM) ve srovnání se samotnou radioterapií. Metaanalýza z roku 2013 ukázala, že temozolomid prodlužuje přežití a zpomaluje progresi, ale je spojen se zvýšením vedlejších účinků, jako jsou krevní komplikace, únava a infekce. U lidí s rekurentním GBM může při srovnání temozolomidu s chemoterapií dojít ke zlepšení doby do progrese a kvality života člověka, ale ke zlepšení celkového přežití při léčbě temozolomidem. Důkazy naznačují, že u lidí s rekurentními gliomy vysokého stupně, kteří dosud nepodstoupili chemoterapii, existují podobné výsledky přežití a doby do progrese mezi léčbou temozolomidem nebo chemoterapeutickým multidrugem známým jako PCV (prokarvazin, lomustin a vincristine).
Mutační analýza 23 počátečních gliomů nízkého stupně a rekurentních nádorů od stejných pacientů zpochybnila výhody a použití temozolomidu. Studie ukázala, že když jsou mozkové tumory nižších stupňů pacientů odstraněny a pacienti jsou dále léčeni Temozolomidem, 6 z 10krát byly rekurentní tumory agresivnější a získaly alternativní a více mutací. Jako jeden z posledních autorů, Costello, uvedl: „Měli 20- až 50násobný nárůst počtu mutací. Pacient, který podstoupil chirurgický zákrok sám a který mohl mít 50 mutací v počátečním nádoru a 60 v recidivě. Ale pacienti, kteří obdrželi TMZ, mohou mít recidivu 2 000 mutací. “ Dále byly ověřeny nové mutace, které nesou známé podpisy mutací indukovaných temozolomidem. Výzkum naznačuje, že temozolomid k léčbě určitých nádorů mozku by měl být důkladně promyšlen. Neodvážné používání temozolomidu může dále snížit prognózu pacientů nebo zvýšit jejich zátěž. Další porozumění mechanismům mutací vyvolaných temozolomidem a nových kombinačních přístupů by mohlo být slibné.
Prognóza
Prognóza gliomů je dána vztahem k jakému stupni (podle systému Světové zdravotnické organizace) nádoru, u kterého se pacient prezentuje. Typicky jakýkoli nádor vykazující výše uvedený stupeň WHO I (tj. Maligní nádor na rozdíl od benigního nádoru) bude mít prognózu vedoucí k eventuální smrti, která se pohybuje od let (stupeň WHO II/III) do měsíců (stupeň WHO stupně IV). Prognózu lze také stanovit na základě buněčného podtypu, což může také ovlivnit prognózu.
Nízká známka
U nádorů nízkého stupně je prognóza poněkud optimističtější. U pacientů s diagnostikovaným nízkým stupněm gliomu je 17krát vyšší pravděpodobnost úmrtí než u odpovídajících pacientů v běžné populaci. Věkově standardizovaná 10letá relativní míra přežití byla 47%. Jedna studie uvádí, že pacienti s nízkým stupněm oligodendrogliomu mají medián přežití 11,6 roku; další hlásil medián přežití 16,7 let. Bohužel přibližně 70% pacientů s nízkým stupněm (WHO stupeň II) přejde do nádorů vysokého stupně během 5–10 let
Vysoký stupeň
Tato skupina zahrnuje anaplastické astrocytomy a multiformní glioblastom . Zatímco medián celkového přežití anaplastických (WHO stupeň III) gliomů je přibližně 3 roky, glioblastoma multiforme má špatný medián celkového přežití c. 15 měsíců.
Pooperační konvenční denní radioterapie zlepšuje přežití dospělých s dobrou funkční pohodou a gliomem vysokého stupně ve srovnání s žádnou pooperační radioterapií. Hypofrakcionovaná radiační terapie má podobnou účinnost pro přežití ve srovnání s konvenční radioterapií, zejména u jedinců ve věku 60 let a starších s glioblastomem.
Difúzní vnitřní pontinový gliom
Difúzní vnitřní pontinový gliom primárně postihuje děti, obvykle ve věku od 5 do 7 let. Střední doba přežití s DIPG je méně než 12 měsíců. Operace k pokusu o odstranění nádoru u DIPG obvykle není možná nebo vhodná. Tyto nádory ze své podstaty difúzně pronikají skrz mozkový kmen a rostou mezi normálními nervovými buňkami. Agresivní chirurgie by způsobila vážné poškození nervových struktur životně důležitých pro pohyb paží a nohou, pohyb očí, polykání, dýchání a dokonce i vědomí. Zkoušky kandidátů na drogy byly neúspěšné. Onemocnění je primárně léčeno pouze radiační terapií.
Mutovaný gliom IDH1 a IDH2
Pacienti s gliomem nesoucím mutace v IDH1 nebo IDH2 mají relativně příznivé přežití ve srovnání s pacienty s gliomem s divokým typem genů IDH1/2 . U gliomu WHO stupně III má gliom mutovaný IDH1/2 střední prognózu ~ 3,5 roku, zatímco IDH1/2 divokého typu gliomu je špatný se středním celkovým přežitím c. 1,5 roku. U glioblastomu je rozdíl větší. Zde má glioblastom divokého typu IDH1/2 medián celkového přežití 1 rok, zatímco glioblastom mutovaný IDH1/2 má medián celkového přežití více než 3 roky.
Reference
externí odkazy
| Klasifikace |
|---|