Radikulopatie - Radiculopathy
| Radikulopatie | |
|---|---|
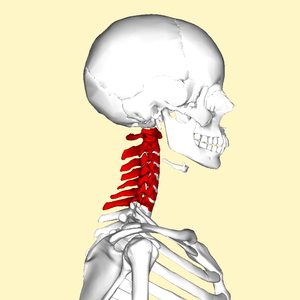 | |
| C5-C6, po němž následuje C6-C7, je nejčastějším místem radikulopatie v krku. | |
| Specialita | Neurochirurgie |
Radikulopatie , také běžně označovaná jako skřípnutý nerv , označuje soubor stavů, ve kterých je postižen jeden nebo více nervů a nefungují správně ( neuropatie ). Radikulopatie může mít za následek bolest ( radikulární bolest ), slabost, necitlivost nebo potíže s ovládáním konkrétních svalů. Přiskřípnuté nervy vznikají, když okolní kost nebo tkáň, jako jsou chrupavky, svaly nebo šlachy, tlačí na nerv a narušují jeho funkci.
Při radikulopatii se problém vyskytuje u kořene nervu nebo v jeho blízkosti, krátce po jeho výstupu z míchy . Bolest nebo jiné příznaky však často vyzařují do části těla, které slouží tento nerv . Například náraz nervového kořene do krku může způsobit bolest a slabost v předloktí. Stejně tak se může projevit náraz do dolní části zad nebo bederní - sakrální páteře s příznaky v noze.
Radikulární bolest, která je důsledkem radikulopatie, by neměla být zaměňována s bolestí odkazovanou , která se liší jak mechanismem, tak klinickými rysy. Polyradikulopatie se týká stavu, kdy je postižen více než jeden kořen páteřního nervu .
Příčiny
Radikulopatie je nejčastěji způsobena mechanickou kompresí nervového kořene obvykle na výstupním foramenu nebo laterálním vybrání . Může být sekundární k hernii meziobratlových plotének (nejčastěji na úrovni C7 a poté na C6), degenerativnímu onemocnění ploténky , osteoartritidě , degeneraci/hypertrofii fazetového kloubu , vazivové hypertrofii , spondylolistéze nebo kombinaci těchto faktorů. Mezi další možné příčiny radikulopatie patří neoplastické onemocnění , infekce jako pásový opar , HIV nebo Lyme nemoc , spinální epidurální absces , spinální epidurální hematom , proximální diabetická neuropatie , Tarlovovy cysty , nebo vzácněji sarkoidóza , arachnoiditida , syndrom uvázané míchy nebo příčná myelitida .
Opakované, dlouhodobé vystavení (5 let a více) určitým pracovním činnostem může vést k riziku vzniku lumbosakrální radikulopatie. Tato chování mohou zahrnovat fyzicky náročnou práci, ohýbání se nebo kroucení v kufru, zvedání a nošení nebo kombinaci těchto činností.
Méně časté příčiny radikulopatie zahrnují poranění způsobená nádorem (který může lokálně stlačit nervové kořeny) a cukrovkou (která může účinně způsobit ischemii nebo nedostatečný průtok krve do nervů).
Diagnóza


Příznaky a symptomy
Radikulopatie je diagnóza běžně stanovená lékaři ve specializacích primární péče, ortopedii , fyziatrii a neurologii . Diagnózu mohou naznačovat symptomy bolesti, necitlivosti , parestézie a slabosti v souladu s distribucí konkrétního nervového kořene , jako je ischias . Může být také bolest krku nebo zad. Fyzikální vyšetření může odhalit motorické a senzorické deficity v distribuci nervového kořene. V případě cervikální radikulopatie může Spurlingův test vyvolat nebo reprodukovat příznaky vyzařující paži. Podobně v případě lumbosakrální radikulopatie může manévr se zvednutím rovné nohy nebo test natažení stehenního nervu demonstrovat radikulopatické symptomy po noze. Hluboké šlachové reflexy (také známé jako Stretch reflex ) mohou být sníženy nebo chybí v oblastech inervovaných konkrétním nervovým kořenem.
Diagnóza obvykle zahrnuje elektromyografii a bederní punkci . Pásový opar je častější u starších osob a osob s oslabenou imunitou; obvykle (ale ne vždy) bolest je následována výskytem vyrážky s malými puchýři podél jednoho dermatomu . Lze to potvrdit rychlými laboratorními testy. Akutní lymská radikulopatie sleduje historii venkovních aktivit během teplejších měsíců na pravděpodobných stanovištích klíšťat v předchozích 1–12 týdnech. V USA je Lyme nejběžnější v Nové Anglii a středoatlantických státech a částech Wisconsinu a Minnesoty , ale rozšiřuje se do dalších oblastí. Prvním projevem je obvykle rozšiřující se vyrážka možná doprovázená příznaky podobnými chřipce. Lymská radikulopatie je obvykle horší v noci a je doprovázena extrémními poruchami spánku, lymfocytární meningitidou s proměnlivou bolestí hlavy a bez horečky a někdy i obrnou obličeje nebo Lyme carditis . Lyme může také způsobit mírnější, chronickou radikulopatii v průměru 8 měsíců po akutním onemocnění. Lyme lze potvrdit testy krevních protilátek a případně lumbální punkcí . Pokud jsou přítomny, výše uvedené podmínky by měly být okamžitě ošetřeny.
Ačkoli většina případů radikulopatie je kompresivní a vyřeší se konzervativní léčbou během 4–6 týdnů, pokyny pro zvládání radikulopatie doporučují nejprve vyloučit možné příčiny, které, ačkoli jsou vzácné, vyžadují okamžitou pozornost, mezi nimi následující. Syndrom Cauda equina by měl být vyšetřen v případě sedlové anestézie , ztráty kontroly močového měchýře nebo střev nebo slabosti nohou. Rakovina by měla být podezřelá, pokud se v minulosti vyskytla rakovina, nevysvětlitelný úbytek na váze nebo bolest v kříži, která neklesá vleže nebo neustupuje. Spinální epidurální absces je častější u pacientů s diabetes mellitus nebo imunokompromitovaných , kteří používají intravenózní léky nebo měli operaci páteře , injekci nebo katétr ; typicky způsobuje horečku , leukocytózu a zvýšenou rychlost sedimentace erytrocytů . Pokud je podezření na něco z předchozího, doporučuje se pro potvrzení urgentní zobrazování magnetickou rezonancí . Proximální diabetická neuropatie typicky postihuje lidi středního a staršího věku s dobře kontrolovaným diabetes mellitus 2. typu ; nástup je náhlý a způsobuje bolest, obvykle u více dermatomů, rychle následovanou slabostí.
Vyšetřování
Pokud se příznaky nezlepší po 4–6 týdnech konzervativní léčby nebo je -li člověku více než 50 let, doporučují se další testy. American College of radiologie doporučuje, aby projectional rentgen je nejvhodnější počáteční studie u všech pacientů s chronickou bolestí krku. Další dva diagnostické testy, které mohou být užitečné, jsou zobrazování magnetickou rezonancí a elektrodiagnostické testování. Zobrazování magnetické rezonance (MRI) části páteře, kde je podezření na radikulopatii, může odhalit známky degenerativní změny, artritického onemocnění nebo jiné vysvětlující léze odpovědné za pacientovy symptomy. Elektrodiagnostické testování, skládající se z NCS ( studie nervového vedení ) a EMG ( elektromyografie ), je také silným diagnostickým nástrojem, který může v podezřelých oblastech vykazovat poškození nervových kořenů. Při studiích nervového vedení je možné vidět vzorec zmenšeného akčního potenciálu složeného svalu a normálního akčního potenciálu senzorického nervu za předpokladu, že léze je proximální k zadnímu kořenovému ganglionu . Jehlová EMG je citlivější částí testu a může odhalit aktivní denervaci v distribuci zapojeného nervového kořene a neurogenně vypadající dobrovolné motorické jednotky u chroničtějších radikulopatií. Vzhledem ke klíčové úloze elektrodiagnostických testů v diagnostice akutních a chronických radikulopatií vydala Americká asociace neuromuskulárních a elektrodiagnostických lékařských postupů postupy založené na důkazech pro diagnostiku cervikálních i lumbosakrálních radikulopatií. American Association of neuromuskulární & elektrodiagnostické medicíny se také podílela na Volba moudře kampaně a několik jejich doporučení se vztahují na tom, jaké zkoušky jsou zbytečné krku a bolesti zad.
Léčba
V ideálním případě je účinná léčba zaměřena na vyřešení základní příčiny a obnovení nervového kořene na normální funkci. Konzervativní léčba může zahrnovat odpočinek na lůžku , fyzickou terapii nebo jednoduše pokračovat v obvyklých činnostech; pro bolest mohou být předepsána nesteroidní protizánětlivá léčiva , neopioidní nebo v některých případech narkotická analgetika . Systematický přehled našel středně kvalitní důkaz, že spinální manipulace je účinná při léčbě akutní bederní radikulopatie a cervikální radikulopatie. Byly nalezeny pouze důkazy nízké úrovně podporující manipulaci s páteří pro léčbu chronických bederních radikulopatií a nebyly nalezeny žádné důkazy pro léčbu hrudní radikulopatie. Důkazy také podporují zvážení injekce epidurálních steroidů s lokálním anestetikem při zlepšování bolesti i funkce v případech lumbosakrální radikulopatie.
Rehabilitace
U nedávného úrazu (např. K tomu, ke kterému došlo před týdnem), formální doporučení na fyzickou terapii ještě není indikováno. Mírná až středně těžká poranění často během prvních týdnů odezní nebo se výrazně zlepší. Kromě toho jsou pacienti s akutními zraněními často příliš bolestiví, aby se mohli účinně účastnit fyzioterapie tak brzy po urážce. Před zahájením formální fyzické terapie se obecně doporučuje počkat dva až tři týdny. Při akutním poranění vedoucí k lumbosakrální radikulopatii by měla být první linií terapie konzervativní léčba, jako je acetaminofen a NSAID .
Terapeutická cvičení se často používají v kombinaci s mnoha výše uvedenými způsoby a mají skvělé výsledky. Při léčbě pacientů je k dispozici řada cvičebních režimů. Cvičební režim by měl být upraven podle schopností a slabin pacienta. Stabilizace cervikotorakální oblasti pomáhá omezit bolest a zabránit opětovnému poranění. Cervikální a bederní podpěry obvykle nejsou indikovány pro radikulopatii a mohou vést k oslabení podpůrné svaloviny. První částí stabilizačního postupu je dosažení plného pohybu bez bolestí, kterého lze dosáhnout protahovacím cvičením. Následně by měl být navržen posilovací cvičební program k obnovení dekondicionovaného svalstva děložního čípku , ramenního pletence a horního trupu . Jak se spoléhá na krční ortézu, měl by být zaveden izometrický cvičební režim. Toto je preferovaný způsob cvičení během subakutní fáze, protože odolává atrofii a je nejméně pravděpodobné, že stav zhorší. Používají se odporová cvičení v jedné rovině proti krční flexi, extenzi, ohybu a rotaci.
Chirurgická operace
Zatímco konzervativní přístupy k rehabilitaci jsou ideální, někteří pacienti se nezlepší a chirurgie je stále možností. Pacientům s velkými výdutěmi cervikálního disku lze doporučit operaci; konzervativní management však nejčastěji pomůže přirozeně regresi herniace. Neurochirurgové a ortopedičtí chirurgové mohou zvážit postupy, jako je foraminotomie , laminotomie nebo discektomie . Pokud jde o chirurgické intervence pro cervikální radikulopatii, je přední cervikální discektomie a fúzní postup běžnější než postup zadní cervikální foraminotomie. Oba postupy jsou však pravděpodobně stejně účinné a bez výrazných rozdílů v míře komplikací.
Epidemiologie
Cervikální radikulopatie má roční výskyt 107,3 na 100 000 u mužů a 63,5 na 100 000 u žen, zatímco bederní radikulopatie má prevalenci přibližně 3–5% populace. Podle národní statistiky AHRQ z roku 2010 o cervikální radikulopatii je nejvíce postiženou věkovou skupinou mezi 45 a 64 lety s 51,03% případů. Ženy jsou postiženy častěji než muži a představují 53,69% případů. Soukromé pojištění bylo plátcem v 41,69% incidentů, následované Medicare s 38,81%. V 71,61% případů byl příjem pacientů považován za nízký kvůli PSČ. Navíc více než 50% pacientů žilo ve velkých metropolitích (vnitřní město nebo předměstí). Jih je nejvíce postiženou oblastí v USA s 39,27% případů. Podle studie provedené v Minnesotě je nejběžnějším projevem tohoto souboru podmínek monoradikulopatie C7, po níž následuje C6.
Viz také
Reference
Další čtení
- Pachner AR (1989-10-01). „Neurologické projevy boreliózy, nový„ velký imitátor “ “ . Recenze infekčních nemocí . 11 Dodatek 6: S1482-6. doi : 10,1093/klinids/11.supplement_6.s1482 . PMID 2682960 . S2CID 3862308 .
- Chou R, Hashimoto R, Friedly J, Fu R, Bougatsos C, Dana T a kol. (Září 2015). „Epidurální kortikosteroidové injekce pro radikulopatii a spinální stenózu: Systematický přehled a metaanalýza“. Annals of Internal Medicine . 163 (5): 373–81. doi : 10,7326/M15-0934 . PMID 26302454 . S2CID 25696028 . Laické shrnutí - The New York Times (24. srpna 2015).
externí odkazy
| Klasifikace |
|---|
- Radikulopatie v Americké národní knihovně lékařských oborových nadpisů (MeSH)

