Sociologie zdraví a nemoci - Sociology of health and illness
Sociologie zdraví a nemoci , alternativně sociologie zdraví a wellness (nebo jednoduše zdravotní sociologie ), zkoumá interakce mezi společností a zdravím . Cílem tohoto tématu je zjistit, jak sociální život ovlivňuje nemocnost a úmrtnost a naopak. Tento aspekt sociologie se liší od lékařské sociologie v tom, že toto odvětví sociologie pojednává o zdraví a nemoci ve vztahu k sociálním institucím, jako je rodina , zaměstnání a škola , a také se více zabývá sociologií těla . Sociologie medicíny se naopak zaměřuje konkrétně na vztah mezi pacientem a praktickým lékařem a na roli zdravotníků ve společnosti. Sociologie zdraví a nemoci zahrnuje sociologickou patologii (příčiny nemocí a nemocí), důvody pro hledání konkrétních typů lékařské pomoci a soulad pacienta s pacientem nebo nedodržování lékařských režimů.
Zdraví nebo nedostatek zdraví byly kdysi připisovány pouze biologickým nebo přírodním podmínkám. Sociologové prokázali, že šíření nemocí je silně ovlivněno socioekonomickým postavením jednotlivců, etnickými tradicemi nebo přesvědčeními a dalšími kulturními faktory. Tam, kde by lékařský výzkum mohl shromažďovat statistiky o nemoci, by sociologický pohled na nemoc poskytl pohled na to, jaké vnější faktory způsobily onemocnění demografických skupin, které onemocněly.
Toto téma vyžaduje globální přístup k analýze, protože vliv sociálních faktorů se v celém světě liší. To bude demonstrováno prostřednictvím diskuse o hlavních chorobách každého kontinentu. Tyto nemoci jsou sociologicky zkoumány a porovnávány na základě tradiční medicíny , ekonomiky , náboženství a kultury, která je pro každý region specifická. HIV/AIDS slouží jako společný základ pro srovnání mezi regiony. Zatímco v určitých oblastech je extrémně problematický, v jiných zasáhl relativně malé procento populace. Sociologické faktory mohou pomoci vysvětlit, proč tyto nesrovnalosti existují.
Existují zjevné rozdíly ve vzorcích zdraví a nemoci napříč společnostmi, v průběhu času a v rámci konkrétních typů společnosti. Historicky došlo k dlouhodobému poklesu úmrtnosti v průmyslových společnostech a průměrná délka života je v rozvinutých společnostech podstatně vyšší než v rozvojových nebo nerozvinutých společnostech. Vzory globálních změn v systémech zdravotní péče činí výzkum a porozumění sociologii zdraví a nemoci více než kdy jindy . Neustálé změny v ekonomice, terapii , technologii a pojištění mohou ovlivnit způsob, jakým jednotlivé komunity vnímají dostupnou lékařskou péči a reagují na ni. Tyto rychlé výkyvy způsobují, že otázka zdraví a nemocí v sociálním životě je ve své definici velmi dynamická. Předávání informací je životně důležité, protože jak se vzorce vyvíjejí, studium sociologie zdraví a nemoci musí být neustále aktualizováno.
Historické pozadí
Lidé dlouho hledali rady od těch, kteří mají znalosti nebo dovednosti v léčení . Paleopatologie a další historické záznamy umožňují prozkoumat, jak se starověké společnosti vypořádávaly s nemocí a vypuknutím . Vládci ve starověkém Egyptě sponzorovali lékaře, kteří byli specialisty na konkrétní choroby. Imhotep byl první lékař známý jménem. Egypťan, který žil kolem roku 2650 př. N. L., Byl poradcem krále Zosera v době, kdy Egypťané dosahovali pokroku v medicíně. Mezi jeho příspěvky k medicíně patřila učebnice léčby ran, zlomenin a dokonce i nádorů .
Zastavení šíření infekčních nemocí mělo zásadní význam pro udržení zdravé společnosti. Vypuknutí nemoci během peloponéské války zaznamenal Thucydides, který epidemii přežil . Z jeho účtu je ukázáno, jak mohou faktory mimo samotnou nemoc ovlivnit společnost. Athéňané byli obklíčeni a soustředěni ve městě. Nejvíce byla zasažena velká centra měst. Díky tomu byla epidemie ještě smrtelnější a vzhledem k pravděpodobnému nedostatku potravin byl osud Athén nevyhnutelný. Na tuto nemoc zemřelo přibližně 25% populace . Thucydides uvedl, že epidemie „unesla všechny stejně“. Onemocnění napadl lidí různého věku, pohlaví a národnosti.

Starověké lékařské systémy zdůrazňovaly důležitost omezení nemocí pomocí věštění a rituálů. Ve starověkém světě byly rozšířené další kodexy chování a dietní protokoly. Během dynastie Zhou v Číně lékaři navrhovali cvičení, meditaci a střídmost, aby si zachovali zdraví. Číňané úzce spojují zdraví s duchovní pohodou. Zdravotní režimy ve starověké Indii se zaměřovaly na orální zdraví jako nejlepší metodu pro zdravý život. Talmudic kód vytvořil pravidla pro zdraví, které zdůrazňovaly rituální čistoty, který je spojen s onemocněním některých zvířat a vytvořil diety. Mezi další příklady patří Mosaic Code a římské lázně a akvadukty .
Ti, kteří se ve starověkém světě nejvíce zajímali o zdraví, hygienu a nemoci, byli ti z elitní třídy. Předpokládalo se, že dobré zdraví snižuje riziko duchovního poskvrnění, a proto posiluje sociální postavení vládnoucí třídy, která se považovala za maják civilizace. Během pozdního římského období byla hygiena pro nižší třídy starostí pro volnou třídu. Ti, kteří měli prostředky, by darovali charitativním organizacím zaměřeným na zdraví neelit. Po úpadku římské říše lékaři a obavy o veřejné zdraví zmizeli s výjimkou největších měst. V Byzantské říši zůstali zdraví a veřejní lékaři . Zaměření na prevenci šíření nemocí, jako jsou neštovice, vede ve většině západního světa k nižší úmrtnosti. Mezi další faktory, které umožnily moderní nárůst populace, patří: lepší výživa a reformy životního prostředí (například získání zásob čisté vody).
Současný pocit zdraví, který je veřejným zájmem státu, začal ve středověku . Mezi několik státních zásahů patří udržování čistých měst, prosazování karantény během epidemií a dohled nad kanalizačními systémy. Soukromé korporace také hrály roli ve veřejném zdraví. Financování výzkumu a institucí, které mají pracovat, byly financovány vládami a soukromými firmami. Epidemie byly příčinou většiny vládních zásahů. Počáteční cíl veřejného zdraví byl reakční, zatímco moderní cíl je předcházet nemocem, než se z nich stane problém. Navzdory celkovému zlepšení zdravotního stavu ve světě stále nedošlo k poklesu zdravotní mezery mezi bohatými a zbídačenými. V dnešní době společnost častěji viní zdravotní problémy jednotlivce než společnost jako celek. To byl převládající názor na konci 20. století. V 80. letech minulého století byla Black Report , publikovaná ve Spojeném království, proti tomuto názoru a tvrdila, že skutečným kořenem problému byla materiální deprivace. Tato zpráva navrhla komplexní strategii boje proti chudobě k řešení těchto problémů. Protože to nesrovnalo s názory konzervativní vlády, nešlo to hned do akce. Konzervativní vláda byla labouristickou stranou kritizována za to, že nerealizovala návrhy, které uvádí Černá zpráva. Tato kritika poskytla Černé zprávě expozici, kterou potřebovala, a její argumenty byly považovány za platné vysvětlení nerovnosti ve zdraví. Diskutuje se také o tom, zda chudoba způsobuje špatné zdraví, nebo zda špatné zdraví způsobuje chudobu. Argumenty Národní zdravotní služby kladly značný důraz na chudobu a nedostatečný přístup ke zdravotní péči. Bylo také zjištěno, že dědičnost má větší vliv na zdraví než na sociální prostředí, ale výzkum také prokázal, že existuje skutečně pozitivní korelace mezi socioekonomickými nerovnostmi a nemocí.
Metodologie
Sociologie zdraví a nemoci se zaměřuje na tři oblasti: konceptualizaci, studium měření a sociální distribuce a zdůvodnění vzorců ve zdraví a nemoci. Tím, že se vědci dívají na tyto věci, mohou se na různé nemoci dívat sociologickou optikou. Prevalence a reakce na různé choroby se liší podle kultury . Při pohledu na špatné zdraví mohou vědci zjistit, zda zdraví ovlivňuje různé sociální předpisy nebo kontroly. Při měření distribuce zdraví a nemocí je užitečné podívat se na oficiální statistiky a průzkumy komunity. Oficiální statistiky umožňují podívat se na lidi, kteří byli léčeni. Ukazuje to, že jsou oba ochotní a schopni využívat zdravotní služby. Také osvětluje pohled nakažené osoby na jejich nemoc . Na druhé straně se komunitní průzkumy zabývají hodnocením zdraví jejich lidí. Poté se podíváme na vztah klinicky definovaných chorob a vlastních hlášení a zjistíme, že často existuje rozpor.
Statistiky úmrtnosti často nahrazují statistiky nemocnosti, protože v mnoha vyspělých společnostech, kde lidé obvykle umírají na degenerativní stavy, věk, ve kterém zemřou, vrhá více světla na jejich celoživotní zdraví. To přináší mnoho omezení při pohledu na vzorec nemoci, ale sociologové se snaží podívat se na různá data, aby lépe rozdělili rozdělení. Rozvojové společnosti mají obvykle nižší délku života ve srovnání s vyspělými zeměmi. Zjistili také korelace mezi úmrtností a pohlavím a věkem. Velmi mladí a staří lidé jsou náchylnější k nemocem a smrti . Ženy v průměru žijí déle než muži, i když ženy mají častěji špatné zdraví.
Rovněž byly zjištěny rozdíly ve zdraví mezi lidmi z různých sociálních tříd a etnik ve stejné společnosti, přestože v lékařské profesi kladou větší důraz na „chování související se zdravím“, jako je konzumace alkoholu, kouření, dieta a cvičení. Existuje velké množství údajů podporujících závěr, že toto chování ovlivňuje zdraví významněji než jiné faktory. Sociologové se domnívají, že je užitečnější podívat se na zdraví a nemoci širokým zorným úhlem. Sociologové se shodují, že konzumace alkoholu , kouření, dieta a cvičení jsou důležitými problémy, ale také vidí důležitost analýzy kulturních faktorů, které tyto vzorce ovlivňují. Sociologové se také zabývají účinky, které má produktivní proces na zdraví a nemoci. Při pohledu na věci, jako je průmyslové znečištění , znečištění životního prostředí, pracovní úrazy a nemoci související se stresem.
Sociální faktory hrají významnou roli v rozvoji zdraví a nemoci. Studie epidemiologie ukazují, že autonomie a kontrola na pracovišti jsou životně důležité faktory etiologie srdečních chorob. Jednou z příčin je nerovnováha mezi úsilím a odměnou. Snižující se možnosti kariérního postupu a velká nerovnováha v ovládání práce byly spojeny s různými negativními náklady na zdraví. Různé studie ukázaly, že práva na důchod mohou osvětlit rozdíly ve úmrtnosti mezi muži a ženami v důchodu v různých socioekonomických postaveních. Tyto studie ukazují, že existují vnější faktory, které ovlivňují zdraví a nemoci.
Mezinárodní perspektiva
Afrika
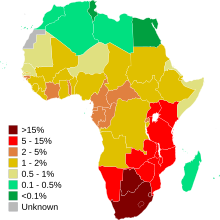
HIV/AIDS je hlavní epidemií, která ovlivňuje sociální blaho Afriky. Virus lidské imunodeficience (HIV) může způsobit AIDS, což je zkratka pro syndrom získané imunodeficience (AIDS), což je stav u lidí, u kterého imunitní systém začíná selhávat, což vede k život ohrožujícím infekcím. Dvě třetiny světové populace HIV se nacházejí v subsaharské Africe. Od začátku epidemie zemřelo na komplikace s HIV/AIDS více než 15 milionů Afričanů.
Lidé kromě náboženských podskupin subsaharské Afriky a ti, kteří se aktivně a často účastní náboženských aktivit, mají větší pravděpodobnost nižšího rizika nákazy HIV/AIDS. Na opačném konci existuje mnoho přesvědčení, že infikovaného muže lze z infekce vyléčit sexem s pannou. Tato víra zvyšuje počet lidí s virem a také zvyšuje počet znásilnění žen.
Bylinná léčba je jedním z primárních léků používaných k léčbě HIV v Africe. Používá se více než standardní léčba, protože je cenově dostupnější. Léčba bylinami je cenově dostupnější, ale není zkoumána a je špatně regulována. Tento nedostatek výzkumu o tom, zda bylinné léky fungují a v čem se tyto léky skládají, je hlavní chybou v léčebném cyklu HIV v Africe.
Ekonomicky má HIV významný negativní účinek. Pracovní síla v Africe se pomalu snižuje v důsledku úmrtí a nemocí souvisejících s HIV. V reakci na to vládní příjmy klesají a daňové příjmy také. Vláda musí utrácet více peněz, než vydělává, aby se mohla starat o osoby postižené HIV/AIDS.
Hlavním sociálním problémem v Africe v souvislosti s HIV je epidemie sirotků. Sirotková epidemie v Africe je regionálním problémem. Ve většině případů jsou oba rodiče postiženi HIV. Z tohoto důvodu jsou děti obvykle vychovávány jejich babičkami a v extrémních případech jsou vychovávány samy. Aby se děti mohly starat o nemocné rodiče, musí převzít větší odpovědnost tím, že budou pracovat na dosažení příjmu. Děti přicházejí nejen o rodiče, ale také o dětství. Děti musí zajistit péči o své rodiče a také přicházejí o vzdělání, které zvyšuje riziko těhotenství mladistvých a osob postižených HIV. Nejúčinnějším způsobem, jak omezit epidemii osiřelých dětí, je prevence: zabránit dětem v získávání HIV od jejich matek při narození a také je vzdělávat o této nemoci, jak stárnou. Také osvěta dospělých o HIV a adekvátní péče o nakažené lidi sníží počet osiřelých obyvatel.
Epidemie HIV/AIDS snižuje průměrnou délku života lidí v Africe o dvacet let. Věkové rozpětí s nejvyšší úmrtností na HIV je ve věku 20 až 49 let. Skutečnost, že v tomto věkovém rozmezí dospělí získávají většinu svého příjmu, si nemohou dovolit posílat své děti do školy kvůli vysokým nákladům na léky. Odstraňuje také lidi, kteří by mohli pomoci při reakci na epidemii.
Asie
Asijské země mají velké rozdíly v počtu obyvatel, majetku, technologií a zdravotní péče, což způsobuje rozdílné postoje ke zdraví a nemoci. Například Japonsko má třetí nejvyšší délku života (82 let), zatímco Afghánistán má 11. nejhorší (44 let). Mezi klíčové problémy asijského zdraví patří porod a zdraví matek, HIV a AIDS, duševní zdraví a stárnutí a starší lidé. Tyto problémy jsou ovlivněny sociologickými faktory náboženství nebo systémů víry, pokusy o sladění tradičních lékařských postupů s moderní profesionalitou a ekonomickým postavením obyvatel Asie.
Stejně jako zbytek světa je Asie ohrožena možnou pandemií HIV a AIDS. Vietnam je dobrým příkladem toho, jak společnost utváří asijské povědomí o HIV/AIDS a postoje k této nemoci. Vietnam je zemí s feudálními, tradičními kořeny, která se v důsledku invaze, válek, technologií a cestování stává stále více globalizovanou. Globalizace změnila tradiční názory a hodnoty. Je také zodpovědný za šíření HIV a AIDS ve Vietnamu. K tomuto problému se přidala i raná globalizace - čínský vliv udělal z Vietnamu konfuciánskou společnost , v níž mají ženy menší význam než muži. Muži ve své nadřazenosti nemusí být sexuálně odpovědní a ženy, obecně nemají dobré vzdělání, si často neuvědomují toto riziko a udržují tak šíření HIV a AIDS i dalších pohlavně přenosných chorob.
Konfucianismus má po staletí silný vliv na systém víry v Asii, zejména v Číně, Japonsku a Koreji, a jeho vliv lze spatřovat ve způsobu, jakým se lidé rozhodli hledat nebo nevyhledávat lékařskou péči. Důležitým problémem v Asii je společenský vliv na schopnost zdravotně postižených jedinců přizpůsobit se zdravotnímu postižení. Kulturní přesvědčení formuje postoje k tělesnému a mentálnímu postižení. Čína je příkladem tohoto problému. Podle čínské konfuciánské tradice (která je také použitelná v jiných zemích, kde byl konfucianismus rozšířen) by lidé měli ve svém životě vždy usilovat o dobré zdraví s důrazem na podporu zdraví a prevenci nemocí. Pro Číňany znamená mít postižení, že člověk nevedl správný životní styl, a proto pro zdravotně postižené jedince chybí příležitosti k prozkoumání lepších způsobů, jak své postižení přijmout nebo se přizpůsobit.
Domorodé léčebné postupy jsou v Asii velmi různorodé, ale často se řídí určitými schématy a stále převládají dodnes. Mnoho tradičních léčebných postupů zahrnuje šamanismus a bylinné léky a mohly být předávány ústně v malých skupinách nebo dokonce institucionalizovány a profesionalizovány. V mnoha rozvojových zemích byla ještě před několika desítkami let dostupná pouze zdravotní péče založená na tradiční medicíně a duchovním léčení. Vlády si nyní musí dávat pozor na vytváření politik v oblasti zdraví, které vytvářejí rovnováhu mezi moderností a tradicí. Organizace, jako je Světová zdravotnická organizace , se snaží vytvářet politiky, které respektují tradici, aniž by se ji snažily nahradit moderní vědou, místo toho ji regulují, aby zajistily bezpečnost, ale aby byly přístupné. Zejména Indie se snaží zajistit, aby tradiční léčiva byla bezpečná, ale stále dostupná co největšímu počtu lidí, přizpůsobováním tradic tak, aby odpovídala modernizaci, a přitom stále zvažovala ekonomické postavení a kulturu svých občanů.
Problémům duševního zdraví se v asijských zemích dostává stále větší pozornosti. Mnoho z těchto zemí se zabývá modernizací a rozvojem svých ekonomik, což má za následek kulturní změny. Aby se sladili moderní techniky s tradičními postupy, sociální psychologové v Indii jsou v procesu „ indigenizující psychologie“. Domorodá psychologie je ta, která je odvozena ze zákonů, teorií, principů a myšlenek kultury a je jedinečná pro každou společnost.
V mnoha asijských zemích je porod stále řešen tradičními prostředky a je myšlen na regionální postoje. Například v Pákistánu rozhodují o těhotenství a prenatální péči (ANC) obvykle starší ženy, často tchyně těhotné ženy, zatímco matka a otec, kteří mají být od tohoto procesu vzdáleni. Mohou nebo nemusí získat profesionální ANC v závislosti na jejich vzdělání, třídě a finanční situaci. Obecně v Asii je porod stále ženskou oblastí a mužští porodníci jsou vzácní. Ženské porodní asistentky a léčitelky jsou na většině míst stále normou. Západní metody předbíhají tradiční ve snaze zlepšit zdraví matek a zvýšit počet živě narozených dětí.
Asijské země, většinou rozvojové země, rychle stárnou, i když se pokoušejí budovat své ekonomiky. Dokonce i bohaté asijské národy, jako je Japonsko, Singapur a Tchaj -wan , mají také velmi starší populaci, a proto se musí snažit udržet své ekonomiky a společnost s malými mladšími generacemi a zároveň se starat o své starší občany. Starší lidé jsou ve většině asijských kultur tradičně dobře respektováni a je o ně dobře postaráno; odborníci předpovídají, že mladší generace v budoucnosti budou méně pravděpodobné, že budou znepokojeny a zapojeny do zdravotní péče o své starší příbuzné kvůli různým faktorům, jako jsou ženy, které se více připojují k pracovní síle, oddělování rodin v důsledku urbanizace nebo migrace a šíření Západní ideály, jako je individualismus.
Austrálie
Zdravotní vzorce nalezené na australském kontinentu, který zahrnuje tichomořské ostrovy , byly velmi ovlivněny evropskou kolonizací . Ačkoli domorodé lékařské víry v Austrálii nijak výrazně nepřevládají, tradiční myšlenky stále mají vliv na zdravotní problémy na mnoha ostrovech v Pacifiku. Rychlá urbanizace Austrálie vedla k epidemii břišního tyfu a dýmějového moru . Z tohoto důvodu bylo veřejné zdraví profesionalizováno od konce 70. let 19. století ve snaze kontrolovat tyto a další nemoci. Od té doby se australský zdravotnický systém vyvíjel podobně jako v západních zemích a hlavním kulturním vlivem ovlivňujícím zdravotní péči jsou politické ideologie stran ovládajících vládu.
Austrálie má léčebné zařízení pro „problémové pijáky“ od 70. let 19. století. V 60. a 70. letech 20. století bylo uznáno, že Austrálie má několik set tisíc alkoholiků a prevence se stala prioritou před léčením, protože panuje společenská shoda, že léčba je obecně neúčinná. Vláda začala přijímat zákony pokoušející se omezit konzumaci alkoholu, ale důsledně se setkala s odporem vinařských oblastí jižní Austrálie . Vláda také vedla válku s nelegálními drogami, zejména s heroinem , který se v padesátých letech stal široce používán jako lék proti bolesti.
Odborníci se domnívají, že mnoho zdravotních problémů na tichomořských ostrovech lze vysledovat až po evropskou kolonizaci a následnou globalizaci a modernizaci ostrovních komunit. (Viz Historie tichomořských ostrovů .) Evropská kolonizace a pozdní nezávislost znamenaly modernizaci, ale také pomalý hospodářský růst, což mělo obrovský vliv na zdravotní péči, zejména na výživu na tichomořských ostrovech. Konec kolonizace znamenal ztrátu zdravotnických prostředků a rodící se nezávislé vlády si nemohly dovolit pokračovat ve zdravotní politice zavedené koloniálními vládami. Výživa byla radikálně změněna, což přispívá k různým dalším zdravotním problémům. Zatímco prosperující, městské oblasti si mohly dovolit jídlo, zvolily špatnou výživu, která způsobovala „podvýživu“ a vedla k extrémně vysoké míře obezity , diabetu 2. typu a kardiovaskulárních chorob. Chudší venkovské komunity naopak nadále trpí podvýživou a malárií .
Tradiční diety v Pacifiku mají velmi nízký obsah tuku, ale od druhé světové války došlo v pacifické dietě k významnému nárůstu tuků a bílkovin . Nativní přístup k váze přispívá k problému obezity. Domorodci z Tonganu vnímají obezitu jako pozitivní věc, zejména u mužů. Rovněž se domnívají, že ženy by měly dělat co nejméně fyzické práce, zatímco muži je zajišťují, což znamená, že mají málo pohybu.
Evropa
Největší snahou o zlepšení zdraví v celé Evropě je Evropský region Světové zdravotnické organizace . Cílem je zlepšit zdraví chudých a znevýhodněných populací podporou zdravého životního stylu, včetně environmentálního, ekonomického, sociálního a poskytování zdravotní péče . Celkové zdraví v Evropě je ve srovnání se zbytkem světa velmi vysoké. Průměrná délka života je v zemích EU přibližně 78, ale mezi západní a východní Evropou je velký rozdíl. Je to tak nízké, jak 67 v Rusku a 73 v balkánských státech. Evropa zaznamenává nárůst šíření HIV/AIDS ve východní Evropě kvůli zhoršující se socioekonomické situaci. Kardiovaskulární onemocnění , rakovina a diabetes mellitus jsou častější ve východní Evropě. WHO uvádí, že chudoba je nejdůležitějším faktorem přinášet na špatný zdravotní stav v celé Evropě. Ti, kteří mají nízké socioekonomické postavení a mnoho mladých lidí, jsou také ohroženi kvůli jejich zvýšenému užívání tabáku, alkoholu a nelékařských látek. Prevence zdraví a prevence nemocí v Evropě je z velké části financována vládními službami, včetně: regulace zdravotní péče, pojištění a sociálních programů. Role náboženství a tradiční medicíny je však v těchto zprávách často ponechána bez zkoumání.
Studium hypertenze ve Spojeném království se zaměřilo na zkoumání role, kterou víry hrají v její diagnostice a léčbě. Hypertenze je základním tématem studia, protože je spojena se zvýšeným rizikem mrtvice a ischemické choroby srdeční . Nejběžnější léčbou hypertenze jsou léky, ale dodržování tohoto léčebného plánu je nízké. Studie provedená ve Velké Británii zkoumala rozdíly mezi „bílými“ pacienty a imigranty první generace ze Západní Indie. Existovaly různé důvody pro nedodržení, které zahrnovaly vnímání pacientů a přesvědčení o diagnóze . Pacienti se běžně domnívají, že hlavní příčinou jsou vysoké úrovně úzkosti, když jsou poprvé diagnostikováni, a domnívají se, že když úroveň stresu klesá, klesá i jejich hypertenze. Jiní respondenti v této britské studii měli různá přesvědčení o nutnosti užívání léků, zatímco jiní stále tvrdili, že to byly vedlejší účinky léků, které je přiměly ukončit předepsaný režim. Západoindičtí respondenti, jejichž laická kultura je učí odmítat dlouhodobou drogovou terapii, místo toho zvolili lidové prostředky ve vyšším počtu než „bílí“ respondenti. Zde je vidět, že někteří lidé se rozhodnou ignorovat rady lékaře a místo toho využijí „laické konzultace“.

Než lidé vyhledají lékařskou pomoc, pokusí se sami interpretovat příznaky a často se radí s lidmi ve svém životě nebo používají opatření „svépomoci“. Studie „každodenní nemoci“ ve Finsku zahrnující: chřipku , infekce a muskuloskeletální problémy zaměřená na důvody pro konzultaci s odborníky z lékařské oblasti a vysvětlení nemocí. Tato běžná onemocnění nebyla zkoumána kvůli jejich závažnosti, ale kvůli jejich četnosti. Vědci vysvětlují pět možných spouštěčů, že lidé vyhledávají lékařskou pomoc: 1- výskyt mezilidské krize 2- vnímaný zásah do sociálních a osobních vztahů 3- vnímaný zásah do profesní a fyzické aktivity 4- sankcionování jinými lidmi 5 představy postižených o tom, jak určité stížnosti by měly trvat dlouho. Tyto druhy vysvětlujících modelů jsou součástí procesu, který lidé používají k budování lékařské kultury. Dávají smysl nemoci a zdraví, odpovídají na otázky týkající se osobní odpovědnosti za zdraví a hlavně jsou součástí dialogu mezi vysvětlením nemocí pacientů a odborníků. Může pomoci prozkoumat, proč se někteří pacienti budou do písmene řídit pokyny lékaře a jiní je zcela ignorují. Pacientovo vysvětlení nebo pochopení své nemoci může být mnohem širší než u lékařů a tato dynamika se stala hlavní kritikou moderní lékařské praxe, protože normálně vylučuje „sociální, psychologickou a zážitkovou dimenzi nemoci“.
Finská studie zkoumala 127 pacientů a výsledky se lišily od zjištění v jiných zemích, kde existuje více „laických konzultací“. Polovina respondentů neměla před příchodem do ordinace žádné laické konzultace. Jedna třetina nezkoušela žádnou samoléčbu a tři čtvrtiny vzorku konzultovaly lékaře do tří dnů od vývoje příznaků. Možné vysvětlení je, že ve Finsku existuje v jejich systému zdravotní péče aspekt „nadměrné ochrany“. Mnozí by mohli dojít k závěru, že finští lidé jsou závislí a bezmocní, ale vědci této studie zjistili, že lidé se rozhodli poradit se s odborníky, protože jim důvěřovali nad nějakým laickým vysvětlením. Tyto výsledky odrážejí podobné studie v Irsku, které vysvětlují, že tento jev je založen na silné pracovní morálce. Nemoc v těchto zemích ovlivní jejich práci a finští lidé se rychle léčí, aby se mohli vrátit do práce. Tento výzkum z Finska také popisuje, že tento vztah mezi pacientem a lékařem je založen na:
- národní a obecní administrativní byrokracie, které vyžadují větší výkon a spokojenější pacienty
- veřejnost požadující lepší péči
- sestry kritizují lékaře za to, že na pacienty neberou holistický pohled
- nemocniční specialisté, kteří chtějí lepší/dřívější screening závažných onemocnění (např. rakovina).
Konflikt mezi lékařským a laickým světem je prominentní. Na jedné straně mnoho pacientů věří, že jsou znalci vlastního těla a vztah doktor-pacient považují za autoritářský . Tito lidé často využijí znalosti mimo lékařskou oblast k řešení zdraví a nemoci. Jiní vidí lékaře jako odborníka a stydí se popisovat jejich příznaky, a proto se na diagnózu a léčbu spoléhají na lékaře.
V Evropě je sociologie zdraví a nemoci zastoupena Evropskou společností pro zdraví a lékařskou sociologii (ESHMS).
Severní Amerika
Severní Amerika je poměrně nedávno osídleným kontinentem, který tvoří Spojené státy, Kanada, Mexiko, Střední Amerika a Karibik. Byl postaven sloučením bohatství, myšlenek, kultury a postupů. Severní Amerika je intelektuálně, technologicky a tradičně velmi vyspělá. Tento výhodný charakter severoamerických národů způsobil vysokou průměrnou délku života 75 let u mužů a 80 let u žen. To vede k závěru, že Severní Amerika kultivovala poměrně zdravou společnost. Jelikož Severní Amerika obsahuje několik hlavních národů, rostoucí ekonomiky v těchto zemích jsou schopné udržovat a rozvíjet zdravotnická zařízení. To následně poskytuje americkým občanům lepší přístup ke zdravotní péči, ale zdravotní péče není univerzální. Severní Amerika je známá jako vedoucí země v oblasti industrializace a modernizace, ale ve Spojených státech chybí federální zákony týkající se zdravotní péče jako základního lidského práva. Toto zpoždění zabezpečení zdravotní péče způsobuje následné problémy s konkurencí ve farmaceutickém průmyslu, nedostatečnou péčí o seniory a malou pozornost věnovanou alternativní medicíně. Zdravotní péče a vzdělání je za cenu mnoho a nemoci stále přetrvávají z mnoha důvodů. Hlavním důvodem je, že populace nižších a středních vrstev stále existuje v hojném počtu a udržuje skupinu, která je velmi zranitelná fyzickým onemocněním.
Primárními rizikovými faktory onemocnění Severní Ameriky jsou v současné době nadměrné užívání alkoholu, podvýživa , obezita , užívání tabáku a hygiena vody. Obezita je nedávnou epidemií v Severní Americe. Devadesátá léta přinesla nárůst průměrného indexu tělesné hmotnosti neboli BMI. Od začátku do konce dekády vzrostl medián procent dospělých obézních z 12% na 20%. Alkoholismus je závislostí na nadměrné konzumaci alkoholu a je v USA velmi rozšířený. V mnoha jiných regionech světa existuje vysoká míra výskytu. V roce 2007 pilo zhruba 61% dospělých Američanů a 21% současných konzumentů alkoholu v posledním roce vypilo pět nebo více nápojů v jednom bodě. V uplynulém roce došlo ve Spojených státech také k 22 073 úmrtím způsobeným alkoholem, z nichž přibližně 13 000 souviselo s onemocněním jater. Alkoholismus má v severoamerické kultuře zakořeněno mnoho rizikových faktorů, jako je dědičnost, stres z konkurence nebo dostupnost.
Prasečí chřipka (také známý jako H1N1) epidemie je nedávná nemoc objevující se na počátku 21. století. V dubnu 2009, v počátcích vypuknutí epidemie, molekulární biolog jménem Dr. Henry Miller napsal ve Wall Street Journal o středoškolácích v New Yorku . Tito studenti zřejmě přivezli virus zpět z Mexika a nakazili své spolužáky. Všech šest dosud hlášených případů v Kanadě souviselo přímo nebo nepřímo s cestováním také do Mexika. Chřipkové viry mohou být přímo přenášeny (kapičkami z kýchání nebo kašlání) z prasat na lidi a naopak. Tyto mezidruhové infekce se nejčastěji vyskytují, když jsou lidé blízko velkého počtu prasat, například ve stájích, na výstavách hospodářských zvířat na veletrzích a na jatkách. Chřipka je přenosná z člověka na člověka, a to buď přímo, nebo prostřednictvím kontaminovaných povrchů. “
Jižní Amerika
Existuje mnoho nemocí, které postihují Jižní Ameriku , ale dvě hlavní podmínky jsou malárie a hepatitida D. Malárie postihuje všechny země Jižní Ameriky kromě Uruguaye , Chile a Falklandských ostrovů . Nadmořská výška je hlavním faktorem v oblastech, kde se vyskytuje malárie. Nemoc se šíří z člověka na člověka kousnutím komára . Lidé jsou obvykle pokousáni komáry za soumraku a za úsvitu. Příznaky této poruchy jsou: vysoká horečka, zimnice, pocení, bolesti hlavy, těla, slabost, zvracení a průjem . Pokud se neléčí, mohou se objevit nové příznaky; infikovaní lidé mohou mít záchvaty , delirium a koma . Závažné případy mohou skončit smrtí . Malárii lze vyléčit, ale příznaky se mohou projevit až po několika měsících. Existují tři formy léků, které mohou léčit malárii. Přístup infikovaných osob k těmto lékům závisí na jejich přístupu k lékařské péči a jejich finanční situaci. Literatura o léčbě malárie je obvykle zaměřena na lidi, kteří jsou turisty. Většina zdrojů není napsána s ohledem na domorodce.
První známka hepatitidy D byla detekována v roce 1978, kdy byl během jaterní biopsie několika Italů, kteří prodělali infekci HBV, objeven podivný a nerozpoznatelný internukleární antigen . Vědci si původně mysleli, že se jedná o antigenní specifitu HBV, ale brzy zjistili, že jde o protein úplně jiného původu. Říkali tomu „Hepatitis Delta Virus“ (HDV). Bylo zjištěno, že tento nový virus je vadný. HDV potřeboval, aby HBV fungoval jako pomocná funkce, aby mohl být detekován. Hepatitida B se obvykle přenáší krví nebo jakýmkoli typem krevního produktu. V Jižní Americe byla hepatitida D smrtelná. Vědci si stále nejsou jisti, jakým způsobem byla tato nemoc přenášena v některých jihoamerických zemích. Sexuální kontakt a užívání drog jsou nejběžnějším způsobem přenosu. HDV je stále považován za neobvyklou formu hepatitidy. Činitelé tohoto viru se podobají rostlinným viroidům. Je stále těžké říci, kolik stereotypů existuje, protože HDV je pod záštitou HBV. HDV způsobuje velmi vysoké titry v krvi infikovaných lidí. Inkubace hepatitidy D obvykle trvá třicet pět dní. Hepatitida D je nejčastěji souběžnou infekcí hepatitidy B nebo superinfekcí s chronickou hepatitidou. Pokud jde o superinfekce, existuje vysoká úmrtnost, která se pohybuje od sedmdesáti do osmdesáti procent; na rozdíl od koinfekcí, které mají úmrtnost od jednoho do tří procent. Existuje jen málo informací o ekologii hepatitidy D. Epidemie byly nalezeny ve Venezuele, Peru, Kolumbii a Brazílii. Lidé, kteří jsou léčeni proti hepatitidě B, dokázali zvládnout hepatitidu D. Lidé s chronickým HDB budou i nadále dostávat HDV.
Další nemocí, která postihuje Jižní Ameriku, je HIV a AIDS. V roce 2008 měly zhruba dva miliony lidí HIV a AIDS. Do konce roku 2008 bylo sto sedmdesát tisíc lidí nakaženo AIDS a HIV. Do konce toho roku zemřelo na tuto nemoc sedmdesát sedm tisíc lidí. V Brazílii je nejvíce lidí s AIDS a HIV v Jižní Americe. Čtyřicet tři procent lidí v Brazílii má HIV. V Brazílii šedesát procent obyvatel užívá drogy, je HIV pozitivní a je HIV pozitivní kvůli užívání drog. Obvykle se tato nemoc přenáší buď užíváním drog zahrnujícím jehly, nebo nechráněným sexem. Sdílení jehel a nakažení HIV a AIDS je nejčastější v Paraguayi a Uruguayi. Jižní Amerika se snaží léčit tisíce lidí nakažených touto nemocí. Brazílie nabízí generické recepty na AIDS, které jsou mnohem levnější než léky značky. Sto osmdesát jedna tisíc obyvatel Brazílie, kteří byli nakaženi, se léčí. To představuje osmdesát procent těch, kteří potřebovali okamžitou pomoc. Tato pomoc od vlády má pozitivní výsledky. Statistiky ukazují, že došlo k padesátiprocentnímu poklesu úmrtnosti, přibližně šedesáti až osmdesátiprocentnímu poklesu chorobnosti a sedmdesátiprocentnímu poklesu hospitalizace nakažených.
Ve velmi vzdálených oblastech Jižní Ameriky jsou tradiční léčitelé jedinými formami zdravotní péče, kterou lidé mají. Na severu Aymary a na jihu Mapuche, kde mají domorodé skupiny nejsilnější hlasy, stále hojně používají tradiční medicínu. Vláda v Chile zavedla systém domorodého zdraví, který má pomoci posílit systém zdravotní péče. I přes chilské domorodé skupiny má Chile stále nejlepší služby veřejného zdraví v Jižní Americe. Mají také nejnižší úmrtnost v této oblasti. Jejich politika zdravotní péče se soustřeďuje na blaho rodiny a komunity tím, že se zaměřuje na strategie prevence zdravotních strategií. Zprávy prokázaly nárůst duševních poruch, cukrovky a kardiovaskulárních chorob.
Ekonomika Jižní Ameriky se rychle rozvíjí a má mnoho průmyslových odvětví. Hlavním průmyslem v Jižní Americe je zemědělství. Další průmyslová odvětví jsou rybolov, ruční práce a přírodní zdroje. Její trh obchodu a dovozu a vývozu neustále vzkvétá. V minulosti se jihoamerické země pohybovaly pomalu, pokud jde o hospodářský rozvoj. Jižní Amerika začala budovat svoji ekonomiku od druhé světové války. Mezi největší ekonomiky Jižní Ameriky patří Brazílie, Chile, Argentina a Kolumbie. Ekonomika Venezuely, Peru a Argentiny roste velmi rychle.
Viz také
Reference
Další čtení
- Nettleton, Sarah (2006). Sociologie zdraví a nemoci . Občanský řád. ISBN 0-7456-2828-1.
- Conrad, Peter (2008). Sociologie zdraví a nemoci . Macmillan. ISBN 978-1-4292-0558-0.
- Porter, Dorothy (1999). Zdraví, civilizace a stát Historie veřejného zdraví od starověku po moderní dobu . Routledge. ISBN 978-0-415-12244-3.
- Organizace spojených národů pro průmyslový rozvoj (1978). Technologie z rozvojových zemí . ISBN 978-0-7619-6400-1.
- Seale, Gabe, Wainwright, Williams. Sociologie zdraví a nemoci , sv. 33 2011 ISSN 1467-9566
|
Knihovní zdroje o sociologii zdraví a nemoci |