Plynová gangréna - Gas gangrene
| Plynová gangréna | |
|---|---|
| Ostatní jména | Myonekróza, klostridiální myonekróza |
 | |
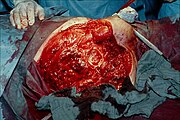
| Fotografie před amputací pravé nohy ( hemipelvektomie ) pacienta s plynovou gangrénou . Pravé stehno je edematózní (oteklé) a zbarvené nekrotickými buly (velké puchýře). Při hluboké palpaci je detekována krepitace . V tomto okamžiku je pacient v šoku . | |
| Specialita | Infekční nemoc |
Plynová gangréna (také známá jako klostridiální myonekróza a myonekróza ) je bakteriální infekce, která produkuje tkáňový plyn v gangréně . Tato smrtící forma gangrény je obvykle způsobena bakteriemi Clostridium perfringens . Ve Spojených státech je ročně hlášeno přibližně 1 000 případů plynové gangrény.
Myonekróza je stav nekrotického poškození, specifického pro svalovou tkáň . Často se vyskytuje u infekcí C. perfringens nebo kteroukoli z nesčetných půdních anaerobních bakterií . Bakterie způsobují myonekrózu specifickými exotoxiny . Tyto mikroorganismy jsou oportunistické a obecně vstupují do těla výrazným poškozením kůže. Gangrenózní infekce půdními bakteriemi byla běžná u bojových poranění vojáků až do 20. století, a to kvůli nesterilní polní chirurgii a základní povaze péče o těžké střely.
Mezi další příčiny myonekrózy patří envenomace hady rodu Bothrops (čeleď Viperidae ), ischemická nekróza způsobená vaskulární blokádou (např. Diabetes typu II), nádory, které blokují nebo hromadí krev, a diseminovaná intravaskulární koagulace nebo jiné trombózy .
Prezentace

(a) Makroskopický obraz otoků střevní stěny s mnohočetným submukózní a subserózními cysty
(b) Histologický obraz střevní sliznice s nereaktivním nekrózy
(c) Gram skvrna z cysty s velkými tyčinkovými bakteriemi
(d) elektronový mikroskopický obraz bakterie nalezené v submukózní cystě
Plynová gangréna může způsobit myonekrózu (odumření svalové tkáně), produkci plynu a sepsi . Progrese k toxemii a šoku je často velmi rychlá. To si snadno všimnou velké, zčernalé vředy, které se tvoří, stejně jako stupeň hlasitého a výrazného krepitusu způsobeného plyny unikajícími z nekrotické tkáně.
Příznaky
S plynovou gangrénou je spojena řada příznaků. Výrazně se černé léze na kůži objevují ve formě bublin, což umožňuje vizualizaci bakterií produkujících plyn. Mezi příznaky patří:
- Změna barvy kůže
- "Faul, sweet" vonící výtok z lézí vytvořených na kůži
- Výrazné černé bublinkové léze na kůži
- Nekróza
- Horečka
- Bolest po chirurgickém zákroku nebo traumatu
- Točení hlavy
- Rychlá srdeční frekvence
- Necitlivost na postiženém místě
- Puchýře
- Vzduch v podkožních tkáních
- Otok
- Žloutenka
Etiologie
Druhy Clostridium produkují více toxinů a vykazují vyšší stupeň virulence než jakýkoli jiný bakteriální taxon. Infekce Clostridium jsou obvykle oportunistické a vyskytují se u jedinců s vážnými již existujícími zdravotními potížemi. Je však také známo, že infekce Clostridium se vyskytují u zdravých jedinců. Za většinu lidských infekcí jsou zodpovědné čtyři druhy Clostridium ( Clostridium botulinum , Clostridium perfringens , Clostridium tetani a Clostridium sordelli ). Protože Clostridium je obligátní anaerobní taxon, infikuje bakterie hypoxické tkáně, které se staly anaerobními v důsledku omezeného průtoku krve, degradace cév nebo aterosklerózy . Imunokompromitovaní jedinci vykazují vyšší náchylnost k infekcím a vyšší úmrtnost.
Faktory virulence
Členové druhu Clostridium vykazují nepřeberné množství faktorů virulence. Mezi běžné faktory virulence spojené s plynovou gangrénou patří alfa toxin a theta toxin. Clostridium perfingens způsobuje 80–90% infekcí a produkuje oba tyto toxiny.
- Alfa toxin (α-toxin)
Toxin Clostridium perfingens alfa je široce spojován s plynovou gangrénou, protože je jeho hlavním faktorem virulence při napadení hostitele. Alfa toxin je spojen s hemolýzou, čímž omezuje průtok krve do oblasti infekce. Když se okolní oběhový systém zhroutí, neutrofily a monocyty, eosinofily a bazofily nemohou dosáhnout cílových oblastí infekce. Hemolytická aktivita alfa toxinu vytváří anaerobní prostředí nezbytné pro množení bakterií. Alfa toxin také vykazuje schopnost infiltrovat okolní buněčnou tkáň a způsobit kaskádu aberantní biochemické aktivity.
- Theta toxin (Θ-toxin)
Theta toxin je také používán Clostridium perfingens jako faktor virulence. Theta toxin také podporuje vaskulární degradaci jako jeho protějšek alfa toxin. Je použit faktor aktivace trombocytů, který spouští akutní zánětlivou reakci v okolních tkáních. Tato zánětlivá reakce vede ke zúžení okolních tepen a podporuje anaerobní prostředí pro růst a patofyziologii Clostridium perfingens .
- Beta toxin (β-toxin)
Beta toxin je nedílnou součástí virulence při podpoře enterokolitik a enterotoxemie. Tento toxin využívá póry v buněčné biolipidové membráně k importu patogenního faktoru do organismů.
Patofyziologie
Plynová gangréna je způsobena druhy Clostridium produkujícími exotoxiny (nejčastěji C. perfringens a C. novyi , ale méně často C. septicum nebo C. ramnosum ), které se většinou vyskytují v půdě, ale také jako normální střevní flóra a jiné anaeroby (např. Bacteroides a anaerobní streptokoky ).
Bakterie klostridiálních druhů produkují dva toxiny: toxiny alfa a theta, které způsobují nekrotizující poškození tkání.
Jiné organismy mohou příležitostně způsobit gangrénu plynu (například Klebsiella pneumoniae v souvislosti s cukrovkou ).
V jednom klinickém případě bylo popsáno složení plynu 5,9% vodíku, 3,4% oxidu uhličitého, 74,5% dusíku a 16,1% kyslíku.
Myonekróza se mírně liší od jiných typů nekrózy. Zatímco základní příčiny jsou téměř identické, typ postižené tkáně (zejména svalové tkáně) je pro celkový zdravotní stav pacienta významně důležitější. Povrchová nekróza je nevzhledná a může vést k neatraktivnímu zjizvení, ale jinak ve stejné míře neovlivňuje pravděpodobnost přežití nebo fyzické schopnosti pacienta. Masivní myonekróza však pravděpodobně povede ke ztrátě pohybu v celém regionu. Pokud je umožněno nekrotické poškození pokračovat v celé postižené končetině, pak je často celá tato končetina trvale ztracena.
Je často obtížné určit rozsah poškození svalů, protože C. perfringens může působit v hlubších fasciálních vrstvách pod kůží. Na rozdíl od jiných anaerobních infekcí není výtok u těchto infekcí často hnisavý (plný hnisu). Místo toho je výtok často popisován jako „sladce hnilobný“ nebo „hnis na nádobí“, protože je mnohem tenčí než normální hnis. To je vzhledem k lyži z neutrofilů , což je druh bílých krvinek, způsobené lecithinases a jiné toxiny zveřejněných Clostridium druhů.
Půdní anaeroby jsou zvláště dobře přizpůsobeny pro přežití v drsných podmínkách. Často dochází k nedostatku výživy a konkurenci o zdroje z mnoha jiných druhů. Změny pH a teploty jsou také často významné. Bakterie často mají schopnost vytvářet exotoxiny, které jim pomáhají soutěžit s jinými mikroby v jejich přirozeném prostředí. Když jsou takové bakterie schopné vstoupit do živého hostitele, narazí na obrovskou zásobu živin, teplé podmínky a dostatek vody. To umožňuje mikrobům rychle se množit, mnohem více, než je schopnost imunitního systému bránit, protože prokaryotické bakterie mají mnohem větší schopnost množení než imunitní systém hostitele. Kombinace bakteriální zátěže a schopnosti množit se je základem schopnosti mikrobů způsobit masivní infekci. Vedle takové rychlé proliferace je odpovídající hromadná produkce exotoxinu, která způsobuje vážné poškození místní tkáně v hostiteli. Jedním z takových exotoxinů je alfa toxin , který produkuje C. perfringens a je klíčovým faktorem virulence v jeho patogenezi.
Masivní infekce, hrubé poranění a vyčerpání imunitní schopnosti hostitele vedou k sepsi celého systému . To je částečně způsobeno zátěží imunitního systému, odpovídajícím uvolňováním zánětlivých cytokinů a distribucí bakteriálních toxinů. Masivní infekce pravděpodobně vyústí v smrt v důsledku kombinace septického šoku celého systému a neúmyslně škodlivých účinků imunitní odpovědi. U zvířat postižení a strach způsobené všemi těmito faktory výrazně zvyšují pravděpodobnost predace.
Diagnóza
Při diagnostice plynové gangrény lze použít různé diagnostické metody. Vzhledem k nízkému výskytu myonekrózy lze snadno přehlédnout diagnózu. Protože bakteriální infekce většinou vykazují stejné příznaky, časná diagnóza plynové gangrény se objevuje zřídka. Nejednoznačné příznaky přispívají pouze k horší prognóze. Diagnostické metody zahrnují:
- Biopsie postižené tkáně
- Kultury tekutin ze zasažené oblasti
- Rezonanční zobrazování k vizualizaci nekrotizovaných podkožních tkání
- Rentgenové záření pro vzduchové kapsy v postižených tkáních
- Mikroskopická identifikace kmene bakterií vzorkovaných z tekutin zasažené oblasti.
- Gramovo barvení
Léčba
Léčba je obvykle debridement a excize , v mnoha případech je nutná amputace . Samotná ve vodě rozpustná antibiotika (jako je penicilin) nejsou účinná, protože nepronikají dostatečně ischemickými svaly, aby byla účinná. Penicilin je účinný proti C. perfringens . Když se v takových oblastech, jako je břišní dutina, objeví plynová gangréna, může být pacient léčen v hyperbarické komoře , která obsahuje tlakovou atmosféru bohatou na kyslík. Kyslík saturuje infikované tkáně a tím brání růstu obligátně anaerobních klostridií. Růst C. perfringens je inhibován, když je dostupnost kyslíku ekvivalentní parciálnímu tlaku kolem 9–10 kPa (ve srovnání s 4–5 kPa ve venózní krvi za normálních podmínek, s 11–13 kPa v tepnách a 21 kPa v vzduch na úrovni moře), takže pokud je léčba zahájena včas, lze tento stav většinou vyléčit.
Prognóza
Plynová gangréna ponechaná bez léčby je potenciálně smrtelným postižením. Včasná diagnóza typu infekce a druhů způsobujících infekci ohromně zlepší prognózu. Preventivní opatření se používají všeobecně prostřednictvím zdravotnických zařízení k potlačení bakteriálních infekcí u pacientů. Snížení náchylnosti k infekci podpoří lepší prognózu dodržováním správné hygieny a prevencí kontrakcí nemocí, které způsobují hypoxii nebo stav se sníženou imunitou.
Po ústupu myonekrózy budou pacienti často vyžadovat další péči po škodlivých účincích způsobených infekcí. Po odstranění nekrotických tkání jsou často vyžadovány kožní štěpy. Bývalí pacienti budou stále potřebovat hyperbarickou kyslíkovou terapii, aby se zabránilo opakované infekci.
Epidemiologie
Druhy Clostridium se hojně vyskytují v půdě, zejména v půdě používané k chovu zvířat. Ve zdravotnických zařízeních se mu daří, když převládají nehygienické okolnosti. Ve Spojených státech je výskyt myonekrózy pouze asi 1 000 případů ročně.
Během první světové války a druhé světové války byla klostridiální myonekróza zjištěna u 5% ran, ale se zlepšením péče o rány, antisepse a používání antibiotik klesl výskyt na rány způsobené válkou ve Vietnamské válce na 0,1% .
Při nejlepší péči - včetně včasného rozpoznání, chirurgické péče, antibiotické léčby a hyperbarické oxygenoterapie - je úmrtnost 20–30% a může být pouhých 5–10%. Pokud není nemoc léčena, má 100% úmrtnost.
Další obrázky
Hemipelvektomie pro plynovou gangrénu
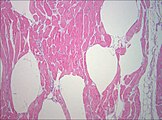
Svalová biopsie vyšetřovaná pod mikroskopem (barvení hematoxylin-eosinem, zvětšení 100 ×): velké bílé plochy mezi svalovými vlákny jsou způsobeny tvorbou plynů.
Gramovo barvení na svalovou biopsií ukazující gram-pozitivní , tyčinkovité , anaerobní , bakterie sporulující v infikované svalové tkáni: Výsledkem je vysoce kompatibilní s infekcí C. perfringens .
Viz také
- Blackleg (podobná nemoc u hospodářských zvířat )
- Seznam kožních stavů
Reference
| Klasifikace | |
|---|---|
| Externí zdroje |