Progresivní vakcínie - Progressive vaccinia
| Progresivní vakcínie | |
|---|---|
| Ostatní jména | Vaccinia gangrenosum , Vaccinia necrosum nebo diseminovaná vakcínie |
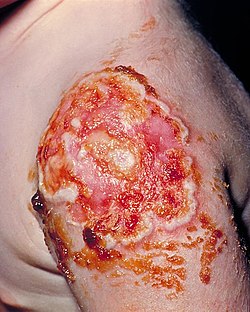 | |
| Pacientka si kvůli korekci místa nekrotické vakcinace vyžádala kožní štěp na levé horní paži kvůli nástupu progresivní vakcínie, dříve známé jako vakcínie gangrenosum. | |
| Specialita | Dermatologie |
| Příznaky | Malátnost , horečka, zvracení a citlivost, zvětšené axilární lymfatické uzliny; postupuje do septického Pseudomonas aeruginosa , pravděpodobně z perirectálního abscesu, Clostridium difficile (bakterie) , Staphylococcus aureus a buněčné imunodeficience . |
| Komplikace | Nekróza injikované části, která se zhoršuje na gangrénu a případnou amputaci. Obvykle mají kapsy tendenci odcházet bez jizev; vnější a vnitřní šíření viru však může mít vážné následky u osob s ekzémem a jinými formami atopické dermatitidy, u těchto osob v důsledku vrozené imunity a vysoké aktivity buněk Th2 způsobují, že kůže je neobvykle tolerantní k zahájení a rychlé šíření infekce vakcínie (známé jako „ ekzém vaccinatum “) |
| Obvyklý nástup | 11 dní až 6,5 týdne |
| Doba trvání | Dlouhotrvající |
| Příčiny | Injekce virem vakcínie ( rod : orthopoxvirus ) jako protiopatření proti neštovicím |
| Rizikové faktory | Lidé s buněčnou imunodeficiencí |
| Diagnostická metoda | Horečka a bolest hlavy, pak progresivní ulcerace a nekróza místa vpichu neštovic , i když nedostatek zánětu je znám jako „charakteristický znak PV“. |
| Diferenciální diagnostika | Může být původně zaměňována za leukémii |
| Prevence | Neznámý |
| Léčba | Vaccinia Immune Globulin Intravenous (Human) (VIGIV), Emergency Investigational New Drug (E-IND) obou podávaných orálně a místně (v tomto případě ST-246); CMX001, lipidový konjugát cidofoviru a faktoru stimulujícího kolonie granulocytů pro významné normální bílé krvinky ; podpůrná péče ; kožní štěp |
| Léky | Imichimod a thiosemikarbazon |
| Prognóza | Celoživotní |
| Frekvence | každý 1 nebo 2 z milionu během rutinního očkování proti neštovicím v letech 1963-1968 |
| Úmrtí | úmrtnost: 15% |
Progresivní vakcínie je vzácný kožní stav způsobený virem vakcínie , který se vyznačuje bezbolestnou, ale progresivní nekrózou a ulcerací.
Prezentace
Komplikace
Oportunní plísňové , protozoální nebo bakteriální infekce a samotný virus vakcínie mohou kromě nekrózy a ulcerované kožní tkáně vést k septickému šoku a diseminované intravaskulární koagulaci . Některé z těchto tkání se mohou nakonec zvětšit, což vyžaduje nejen kožní štěp, ale také chirurgické odstranění zničené tkáně, aby se zabránilo onemocnění štěp proti hostiteli u pacientů po transplantaci orgánu, u kterých by jinak bylo nutné přerušit imunosupresivní léčbu, aby bylo možné hojení rány.
Patofyziologie
Vakcína se zavádí do kůže několika vpichy rozdvojené jehly . Virus replikuje v bazální vrstvě a rozšiřuje z buňky do buňky, což způsobuje nekrózu a tvorbu tekutiny-naplněné váčky. Počáteční šíření viru je nicméně zpomaleno vrozenými antivirovými mechanismy a do druhého týdne začíná buněčně zprostředkovaná imunitní odpověď vylučovat infikované buňky. Neutrofily, makrofágy a lymfocyty infiltrují místo očkování , vytvářejí soutok pustuly a uvolňují cytokiny a chemokiny, které způsobují hyperemii a otoky v okolních tkáních. To se může zpočátku projevit stížnostmi na malátnost a další mírné ústavní příznaky, horečku, zvracení a citlivé zvětšené axilární lymfatické uzliny. U některých očkovaných se vyvinou další místní „satelitní“ pustuly, které odezní spolu s primární lézí.
Virus může v raném stadiu získat přístup ke krvi a po celém těle se mohou objevit sekundární kožní léze, které sledují stejný vývoj jako místo inokulace. Bakterie, jako je Staphylococcus aureus , mohou infikovat ulcerované a nekrotické léze. Koalescentní léze mohou pokrýt velké části těla rozsáhlou destrukcí tkáně. Ačkoli se některé viry vakcínie běžně šíří krevním oběhem, kmen NYCBOH údajně způsobuje pouze omezenou virémii u malého procenta příjemců během období tvorby pustul. Zánětlivý proces dosáhne svého vrcholu 10–12 dní po očkování a začne se řešit do 14. dne, přičemž odbourávání strupů a dalších pustul do 21. dne. Tato posloupnost událostí, která simuluje vývoj „neštovic“ neštovic reakce známá jako „vzít“. Úspěšné „přijetí“ je nutné pro vývoj protilátek proti vakcíně proti virům a buněčné reakce.
Léčba
Kromě kožního štěpu fungují i některé léky. Z antivirových látek vykazoval cidofovir určitý účinek v předběžných studiích. Kromě léčby oportunních infekcí antivirovými a antibiotickými léky pro HIV nebo lidi se sníženou imunitou (nebo přinejmenším iatrogenní imunosuprese, jako je rakovina a autoimunitní onemocnění), okamžitá vysoce aktivní antiretrovirová léčba (HAART) u pacientů s HIV a vysazení imunosupresivní léčby doprovázené agresivním podáváním VIG jsou podávány k záchraně života pacienta. Je nutná intenzivní péče a podpůrná léčba. VIG se podává až do 10 ml / kg tělesné hmotnosti.
Viz také
- Vaccinia
- Kožní léze
- Nekróza
- Neštovice
- Očkování
- Plané neštovice
- Cowpox - virus úzce příbuzný viru vakcínie a patří do stejného rodu Orthopoxvirus .
